Dernière mise à jour le 28/04/2026
OPTIKINZY 250 microgrammes/35 microgrammes, comprimé
Indications thérapeutiques
OPTIKINZY doit être pris comme indiqué afin d’éviter une grossesse.
Chaque comprimé bleu de ce contraceptif contient deux types d’hormones féminines, un estrogène et un progestatif. Parce qu’il contient deux substances à activité hormonale, OPTIKINZY est appelé « contraceptif hormonal combiné ».
Ces hormones agissent en empêchant la libération de l’ovule de vos ovaires ce qui ne vous permet pas d’être enceinte. Par ailleurs, OPTIKINZY rend plus épais le liquide (mucus) de col de l’utérus ce qui rend plus difficile l’entrée des spermatozoïdes dans l’utérus.
OPTIKINZY est une pilule sur 28 jours – vous prenez un comprimé actif (comprimé bleu) chaque jour pendant 21 jours, suivi de 7 comprimés inactifs (comprimés vert clair).
Présentations
> 3 plaquettes PVC PVDC aluminium 21 comprimés bleus et 7 comprimés vert clair suremballées/surpochées
Code CIP : 34009 301 333 8 5
Déclaration de commercialisation : 08/04/2019
Cette présentation n'est pas agréée aux collectivités
Service médical rendu (SMR)
Les libellés affichés ci-dessous ne sont que des résumés ou extraits issus des avis rendus par la Commission de la Transparence. Seul l'avis complet de la Commission de la Transparence fait référence.
Cet avis est consultable à partir du lien `Avis du jj/mm/aaaa` ou encore sur demande auprès de la HAS (plus d'informations dans l'aide). Les avis et synthèses d'avis contiennent un paragraphe sur la place du médicament dans la stratégie thérapeutique.
| Valeur du SMR | Avis | Motif de l'évaluation | Résumé de l'avis |
|---|---|---|---|
| Insuffisant | Avis du 25/07/2018 | Inscription (CT) | le service médical rendu par OPTIKINZY est insuffisant pour justifier d’une prise en charge par la solidarité nationale dans l’indication de l’AMM. |
Amélioration du service médical rendu (ASMR)
Pas d'ASMR disponible pour ce médicament (plus d'informations dans l'aide )
ANSM - Mis à jour le : 15/10/2024
OPTIKINZY 250 microgrammes/ 35 microgrammes, comprimé
2. COMPOSITION QUALITATIVE ET QUANTITATIVE
Chaque comprimé bleu actif contient 250 microgrammes de norgestimate et 35 microgrammes d’éthinylestradiol.
Excipient(s) à effet notoire : chaque comprimé bleu contient 89,357 mg de lactose et chaque comprimé non pelliculé vert clair contient 81,850 mg de lactose.
Pour la liste complète des excipients, voir rubrique 6.1.
Comprimé rond, bleu, non pelliculé, de 6,4 mm, plats, à bords biseautés gravés « 146 » sur une face et sans inscription sur l’autre face.
Comprimé rond, vert clair, non pelliculé, plats, à bords biseautés gravés « 295 » sur une face et sans inscription sur l’autre face.
4.1. Indications thérapeutiques
La décision de prescrire OPTIKINZY doit être prise en tenant compte des facteurs de risque de la patiente, notamment ses facteurs de risque de thrombo-embolie veineuse (TEV), ainsi que du risque de TEV associé à OPTIKINZY en comparaison aux autres CHC (Contraceptifs Hormonaux Combinés) (voir rubriques 4.3 et 4.4).
4.2. Posologie et mode d'administration
Posologie
Population pédiatrique
OPTIKINZY est contre-indiqué chez les filles qui n’ont pas atteint l’âge de la puberté – avant la ménarche (voir la section 4.3).
Adultes
Les comprimés doivent être pris dans l’ordre indiqué sur la plaquette, tous les jours à peu près à la même heure. La prise de comprimés est continue. Un comprimé est pris chaque jour pendant 28 jours consécutifs. Chaque plaquette est débutée après la prise du dernier comprimé de la plaquette précédente. Une hémorragie de privation survient généralement 2-3 jours après le début de la prise des comprimés placébos et ne sera peut-être pas terminée avant de commencer la plaquette suivante.
Personnes âgées
L’utilisation de ce produit n’est pas indiquée chez les femmes post-ménopausées.
Mode d’administration
Début de traitement
Le premier comprimé doit être pris le 1er jour du cycle normal de la femme (c’est-à-dire le premier jour des règles).
Relais d’un autre contraceptif
Relais d’un autre contraceptif hormonal combiné (contraceptif oral combiné (COC), anneau vaginal ou dispositif transdermique (patch)
La femme doit commencer à prendre OPTIKINZY le lendemain de la prise du dernier comprimé actif (le dernier comprimé contenant des substances actives) du COC précédent ou au plus tard le jour suivant la période habituelle sans comprimé ou le jour suivant le dernier comprimé de placebo du COC précédent. Dans le cas de l’anneau vaginal ou du dispositif transdermique, la femme doit commencer OPTIKINZY le jour de retrait et au plus tard le jour prévu pour l’application du nouveau dispositif ou du nouvel anneau.
Relais d’une contraception progestative seule (pilule microdosée, forme injectable, implant) ou d’un dispositif intra-utérin (DIU) contenant un progestatif
Le relais d’une contraception microdosée peut se faire à tout moment du cycle. Le relais d’un implant ou d’un DIU se fait le jour du retrait, et le relais d’un contraceptif injectable se fait le jour prévu pour la nouvelle injection). Dans tous les cas, il est recommandé d’utiliser une méthode complémentaire de contraception non hormonale pendant les 7 premiers jours de traitement.
Administration post-partum
Les contraceptifs oraux estroprogestatifs peuvent être débutés 21 jours après un accouchement par voie basse à condition que la femme n’allaite pas, puisse se déplacer, et ne présente pas de complications puerpérales. Dans ce cas, il ne sera pas nécessaire de prendre des mesures contraceptives complémentaires. Si le traitement est commencé plus de 21 jours après l’accouchement, il est recommandé d’utiliser une méthode complémentaire de contraception de type mécanique pendant les 7 premiers jours de traitement.
Cependant, si des rapports sexuels ont déjà eu lieu, il convient de s’assurer de l’absence de grossesse avant le début de prise de contraceptif oral estroprogestatif ou d’attendre les premières règles.
En cas d’allaitement : voir rubriques 4.3, 4.4 et 4.6.
Après une interruption de grossesse ou une fausse couche
Interruption de grossesse du premier trimestre
La femme peut commencer à prendre les comprimés d’OPTIKINZY immédiatement. Dans ce cas, il ne sera pas nécessaire de prendre des mesures contraceptives complémentaires.
Après un accouchement ou une interruption de grossesse du deuxième trimestre
Les contraceptifs oraux estroprogestatifs doivent être débutés entre le 21eme et le 28eme jour après un accouchement ou une interruption de grossesse du deuxième trimestre. Si le traitement est commencé plus de 28 jours après un accouchement ou une interruption de grossesse du deuxième trimestre, il est recommandé d’utiliser une méthode complémentaire de contraception de type mécanique pendant les 7 premiers jours de traitement. Cependant, si des rapports sexuels ont déjà eu lieu, il convient de s’assurer de l’absence de grossesse avant le début de prise de contraceptif oral estroprogestatif ou d’attendre les premières règles.
En cas d’allaitement : voir rubrique 4.6
Suppression des règles
Pour supprimer des règles, une nouvelle plaquette de OPTIKINZY doit être commencée le lendemain de la fin des comprimés actifs de la plaquette en cours (la patiente ne prend pas les 7 comprimés vert clair placebos). La prise de comprimés devrait se poursuivre de la manière habituelle.
Pendant l'utilisation de la seconde plaquette, la patiente risque d'avoir des petites pertes ou un saignement, mais la protection contraceptive ne sera pas diminuée à condition qu'il n'y ait pas d'oubli de comprimé.
La plaquette suivante de OPTIKINZY est débutée après les 7 jours de comprimés vert clair habituels, que les règles soient complètement terminées ou non.
Réduction de l’efficacité
Lorsque OPTIKINZY est pris selon les instructions d'utilisation, l'apparition de la grossesse est hautement improbable. Cependant, la fiabilité des contraceptifs oraux peut être réduite dans les circonstances suivantes :
Conduite à tenir en cas d’oubli d’un ou plusieurs comprimés
Si la femme prend un comprimé avec un retard de moins de 12 heures, l’efficacité contraceptive n’est pas réduite. La femme doit prendre le comprimé dès qu’elle y pense et les comprimés suivants seront pris comme d’habitude.
Si elle prend un comprimé avec un retard de plus de 12 heures, l’efficacité contraceptive peut être réduite. En effet, la prise ininterrompue de comprimés bleus pendant 7 jours est requise pour obtenir une inhibition correcte de l’axe hypothalamo-hypophyso-ovarien.
Les conseils suivants seront donc donnés en pratique en cas d’oubli d’un comprimé actif (bleu).
Semaine 1
La femme prendra le dernier comprimé oublié dès qu’elle y pense, même si cela implique la prise de 2 comprimés en même temps. Les comprimés suivants devront être pris à l’heure habituelle. Elle devra aussi utiliser simultanément une contraception mécanique complémentaire (exemple, un préservatif) pendant les 7 jours suivants. En cas de rapports sexuels au cours des 7 jours qui précèdent, la possibilité d’une grossesse doit être envisagée. Plus le nombre de comprimés oubliés est important ou plus la date de l’oubli est proche de la période de prise des comprimés placebos (vert clair) plus le risque de grossesse est important.
Semaine 2
La femme prendra le dernier comprimé oublié dès qu’elle y pense, même si cela implique la prise de 2 comprimés en même temps. Les comprimés suivants devront être pris à l’heure habituelle. Si les comprimés ont été pris correctement les 7 jours qui précèdent le comprimé oublié, il ne sera pas nécessaire de prendre des mesures contraceptives complémentaires. Toutefois si plusieurs comprimés sont oubliés, il sera recommandé à la femme d’utiliser une autre méthode de contraception pendant 7 jours.
Semaine 3
Le risque d’efficacité réduite est maximal compte tenu de la proximité des 7 jours de prise des comprimés placebos (vert clair). Toutefois, il est possible d’empêcher la réduction de l’efficacité contraceptive en modulant la prise de comprimés. Il ne sera donc pas nécessaire de prendre des mesures contraceptives complémentaires si l’on suit l’une des alternatives de prise ci-dessous, à condition que tous les comprimés aient été pris correctement pendant les 7 jours qui précèdent le comprimé oublié. Toutefois, si cela n’est pas le cas, il sera recommandé à la femme de suivre la première des deux alternatives de prise et d’utiliser une méthode contraceptive complémentaire pendant les 7 jours suivants.
1. La femme prendra le dernier comprimé oublié dès qu’elle y pense, même si cela implique la prise de 2 comprimés en même temps. Les comprimés suivants devront être pris à l’heure habituelle jusqu’à avoir terminé les comprimés bleus de la plaquette. Les sept comprimés vert clair (placebos) ne doivent pas être pris. La plaquette suivante doit être commencée immédiatement après avoir pris le dernier comprimé bleu. L’apparition d’une hémorragie de privation avant la fin des comprimés bleus de la deuxième plaquette est peu probable mais des spottings (gouttes ou taches de sang) ou des métrorragies sont possibles les jours de prise des comprimés.
2. Il pourra aussi être conseillé à la femme d’arrêter de prendre les comprimés bleus de la plaquette en cours. Dans ce cas, elle devra prendre les comprimés vert clair pendant 7 jours maximum, incluant le nombre de jours où des comprimés bleus ont été oubliés, puis elle commencera la plaquette suivante.
Chez une femme ayant oublié de prendre un (des) comprimé(s), l’absence d’hémorragie de privation durant la prise des comprimés placebos (vert clair) devra faire rechercher une éventuelle grossesse.
En cas de troubles gastro-intestinaux sévères (par exemple des vomissements ou une diarrhée), l’absorption d’un comprimé peut ne pas être complète ; des mesures contraceptives complémentaires doivent donc être prises. Si des vomissements se produisent dans les 3-4 heures suivant la prise d’un comprimé bleu, un nouveau comprimé doit être pris en remplacement dès que possible. Le nouveau comprimé doit être pris si possible dans les 12 heures qui suivent l’heure habituelle de prise. Si plus de 12 heures se sont écoulées, les mêmes consignes que celles données pour les oublis de comprimés doivent s’appliquer (voir rubrique 4.2. « Conduire à tenir en cas d’oubli d’un ou plusieurs comprimés »). Si la femme ne veut pas modifier le calendrier normal de prise des comprimés bleus, elle doit prendre le(s) comprimé(s) supplémentaire(s) à partir d’une autre plaquette.
· Hypersensibilité à la (aux) substance(s) active(s) ou à l’un des excipients mentionnés à la rubrique 6.1.
· Présence ou risque de thrombo-embolie veineuse (TEV) :
o Thrombo-embolie veineuse – présence de TEV (patient traité par des anticoagulants) ou antécédents de TEV (p. ex. thrombose veineuse profonde [TVP] ou embolie pulmonaire [EP]).
o Prédisposition connue, héréditaire ou acquise, à la thrombo-embolie veineuse, telle qu’une résistance à la protéine C activée (PCa) (y compris une mutation du facteur V de Leiden), un déficit en antithrombine III, un déficit en protéine C, un déficit en protéine S.
o Intervention chirurgicale majeure avec immobilisation prolongée (voir rubrique 4.4).
o Risque élevé de thrombo-embolie veineuse dû à la présence de multiples facteurs de risque (voir rubrique 4.4).
· Présence ou risque de thrombo-embolie artérielle (TEA) :
o Thrombo-embolie artérielle – présence ou antécédents de thrombo-embolie artérielle (p. ex. infarctus du myocarde [IM]) ou de prodromes (p. ex. angine de poitrine).
o Affection cérébrovasculaire – présence ou antécédents d’accident vasculaire cérébral (AVC) ou de prodromes (p. ex. accident ischémique transitoire [AIT]).
o Prédisposition connue, héréditaire ou acquise, à la thrombo-embolie artérielle, telle qu’une hyperhomocystéinémie ou la présence d’anticorps anti-phospholipides (anticorps anti-cardiolipine, anticoagulant lupique).
o Antécédents de migraine avec signes neurologiques focaux.
o Risque élevé de thrombo-embolie artérielle dû à la présence de multiples facteurs de risque (voir rubrique 4.4) ou d’un facteur de risque sévère tel que :
§ diabète avec symptômes vasculaires.
§ hypertension artérielle sévère.
§ dyslipoprotéinémie sévère.
· Femmes qui allaitent dans les 6 semaines post-partum.
· Carcinome de l’endomètre ou toute autre tumeur estrogéno-dépendante connue ou suspectée.
· Saignements vaginaux anormaux non diagnostiqués.
· Tabagisme de 15 cigarettes ou plus par jour chez les femmes de 35 ans ou plus.
· Affection hépatique aigue ou chronique, incluant les hépatites (virales ou non virales) ou les cirrhoses graves, ou des antécédents d’affections hépatiques jusqu’à 3 mois après le retour à la normale des tests biologiques de la fonction hépatique ; adénomes ou carcinomes hépatiques.
· Tumeur maligne connue ou suspectée du sein.
· Pancréatite ou antécédent de pancréatite si elle est associée à une hypertriglycéridémie sévère.
· OPTIKINZY est contre-indiqué chez les filles qui n’ont pas atteint l’âge de la puberté - avant la ménarche.
OPTIKINZY est contre-indiqué lors de l’utilisation concomitante avec des médicaments contenant les associations ombitasvir/paritaprevir/ritonavir et dasabuvir, glécaprévir/pibrentasvir ou sofosbuvir/velpatasvir/voxilaprevir (voir rubrique 4.5).
Si la patiente présente pour la première fois l’une de ces situations au cours de l’utilisation de OPTIKINZY, les comprimés doivent être arrêtés immédiatement.
4.4. Mises en garde spéciales et précautions d'emploi
Si la patiente présente l’un des troubles ou l’un des facteurs de risque mentionnés ci-dessous, la pertinence du traitement par OPTIKINZY doit être discutée avec elle.
En cas d’aggravation ou de survenue de l’un de ces troubles ou facteurs de risque, la nécessité d’interrompre l’utilisation d’OPTIKINZY doit être discutée entre le médecin et la patiente.
Risque de thrombo-embolie veineuse (TEV)
Le risque de TEV est augmenté chez les femmes qui utilisent un contraceptif hormonal combiné (CHC) en comparaison aux femmes qui n’en utilisent pas. Les CHC contenant du lévonorgestrel, du norgestimate (incluant OPTIKINZY) ou de la noréthistérone sont associés au risque de TEV le plus faible. La décision d’utiliser OPTIKINZY doit être prise uniquement après concertation avec la patiente afin de s’assurer qu’elle comprend le risque de TEV associé à OPTIKINZY, l’influence de ses facteurs de risque actuels sur ce risque et le fait que le risque de TEV est maximal pendant la première année d’utilisation. Certaines données indiquent également une augmentation du risque lors de la reprise d’un CHC après une interruption de 4 semaines ou plus.
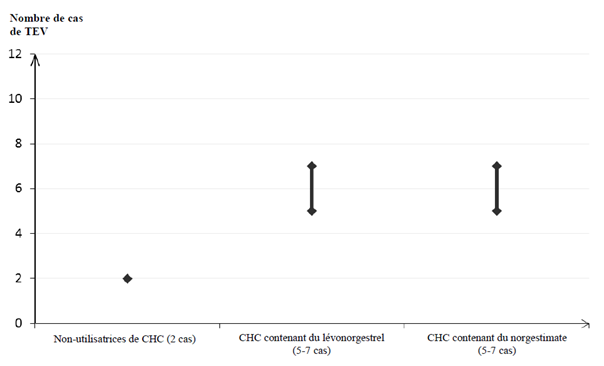
Parmi les femmes qui n’utilisent pas de CHC et qui ne sont pas enceintes, environ 2 sur 10 000 développeront une TEV sur une période d’un an. Cependant, chez une femme donnée, le risque peut être considérablement plus élevé, selon les facteurs de risque qu’elle présente (voir ci-dessous).
On estime que sur 10 000 femmes qui utilisent un CHC contenant du lévonorgestrel, environ 61 développeront une TEV sur une période d’un an.
Les données disponibles à ce jour suggèrent que le risque de TEV associé à l’utilisation de CHC contenant du norgestimate est similaire à celui associé à l’utilisation de CHC contenant du lévonorgestrel.
1 Point central de l’intervalle de 5-7 pour 10 000 années-femmes sur la base d’un risque relatif, pour les CHC contenant du lévonorgestrel par rapport à la non-utilisation d’un CHC, d’environ 2,3 à 3,6
Ce nombre de TEV par année est inférieur à celui attendu pendant la grossesse ou en période post-partum.
La TEV peut être fatale dans 1 à 2 % des cas.
Nombre de cas de TEV pour 10 000 femmes sur une période d’un an
De façon extrêmement rare, des cas de thrombose ont été signalés chez des utilisatrices de CHC dans d’autres vaisseaux sanguins, p. ex. les veines et artères hépatiques, mésentériques, rénales ou rétiniennes.
Facteurs de risque de TEV
Le risque de complications thrombo-emboliques veineuses chez les utilisatrices de CHC peut être considérablement accru si d’autres facteurs de risque sont présents, en particulier si ceux-ci sont multiples (voir le tableau ci-dessous).
OPTIKINZY est contre-indiqué chez les femmes présentant de multiples facteurs de risque, ceux-ci les exposant à un risque élevé de thrombose veineuse (voir rubrique 4.3). Lorsqu’une femme présente plus d’un facteur de risque, il est possible que l’augmentation du risque soit supérieure à la somme des risques associés à chaque facteur pris individuellement – dans ce cas, le risque global de TEV doit être pris en compte. Si le rapport bénéfice/risque est jugé défavorable, le CHC ne doit pas être prescrit (voir rubrique 4.3).
Tableau : Facteurs de risque de TEV
|
Facteur de risque |
Commentaire |
|
Obésité (indice de masse corporelle supérieur à 30 kg/m²) |
L’élévation de l’IMC augmente considérablement le risque. Ceci est particulièrement important à prendre en compte si d’autres facteurs de risque sont présents. |
|
Immobilisation prolongée, intervention chirurgicale majeure, toute intervention chirurgicale sur les jambes ou le bassin, neurochirurgie ou traumatisme majeur.
Remarque : l’immobilisation temporaire, y compris les trajets aériens > 4 heures, peut également constituer un facteur de risque de TEV, en particulier chez les femmes présentant d’autres facteurs de risque |
Dans ces situations, il est conseillé de suspendre l’utilisation de la pilule (au moins quatre semaines à l’avance en cas de chirurgie programmée) et de ne reprendre le CHC que deux semaines au moins après la complète remobilisation. Une autre méthode de contraception doit être utilisée afin d’éviter une grossesse non désirée. Un traitement anti-thrombotique devra être envisagé si OPTIKINZY n’a pas été interrompu à l’avance. |
|
Antécédents familiaux (thrombo-embolie veineuse survenue dans la fratrie ou chez un parent, en particulier à un âge relativement jeune, c.-à-d. avant 50 ans) |
En cas de prédisposition héréditaire suspectée, la femme devra être adressée à un spécialiste pour avis avant toute décision concernant l’utilisation de CHC |
|
Autres affections médicales associées à la TEV
|
Cancer, lupus érythémateux disséminé, syndrome hémolytique et urémique, maladies inflammatoires chroniques intestinales (maladie de Crohn ou rectocolite hémorragique) et drépanocytose |
|
Âge |
En particulier au-delà de 35 ans |
Il n’existe aucun consensus quant au rôle éventuel joué par les varices et les thrombophlébites superficielles dans l’apparition ou la progression d’une thrombose veineuse.
L’augmentation du risque de thrombo-embolie pendant la grossesse, et en particulier pendant les 6 semaines de la période puerpérale, doit être prise en compte (pour des informations concernant « Grossesse et allaitement », voir rubrique 4.6).
Symptômes de TEV (thrombose veineuse profonde et embolie pulmonaire)
Les femmes doivent être informées qu’en cas d’apparition de ces symptômes, elles doivent consulter un médecin en urgence et lui indiquer qu’elles utilisent un CHC.
Les symptômes de la thrombose veineuse profonde (TVP) peuvent inclure :
· gonflement unilatéral d’une jambe et/ou d’un pied ou le long d’une veine de la jambe ;
· douleur ou sensibilité dans une jambe, pouvant n’être ressentie qu’en position debout ou lors de la marche ;
· sensation de chaleur, rougeur ou changement de la coloration cutanée de la jambe affectée.
Les symptômes de l’embolie pulmonaire (EP) peuvent inclure :
· apparition soudaine et inexpliquée d’un essoufflement ou d’une accélération de la respiration ;
· toux soudaine, pouvant être associée à une hémoptysie ;
· douleur thoracique aiguë ;
· étourdissements ou sensations vertigineuses sévères ;
· battements cardiaques rapides ou irréguliers.
Certains de ces symptômes (p. ex. « essoufflement », « toux ») ne sont pas spécifiques et peuvent être interprétés à tort comme des signes d’événements plus fréquents ou moins sévères (infections respiratoires, p. ex.).
Les autres signes d’une occlusion vasculaire peuvent inclure : douleur soudaine, gonflement et coloration légèrement bleutée d’une extrémité.
Si l’occlusion se produit dans l’œil, les symptômes peuvent débuter sous la forme d’une vision trouble indolore pouvant évoluer vers une perte de la vision. Dans certains cas, la perte de la vision peut survenir presque immédiatement.
Risque de thrombo-embolie artérielle (TEA)
Des études épidémiologiques ont montré une association entre l’utilisation de CHC et l’augmentation du risque de thrombo-embolie artérielle (infarctus du myocarde) ou d’accident cérébrovasculaire (p. ex. accident ischémique transitoire, AVC). Les événements thrombo-emboliques artériels peuvent être fatals.
Facteurs de risque de TEA
Le risque de complications thrombo-emboliques artérielles ou d’accident cérébrovasculaire chez les utilisatrices de CHC augmente avec la présence de facteurs de risque (voir le tableau). OPTIKINZY est contre-indiqué chez les femmes présentant un facteur de risque sévère ou de multiples facteurs de risque de TEA qui les exposent à un risque élevé de thrombose artérielle (voir rubrique 4.3). Lorsqu’une femme présente plus d’un facteur de risque, il est possible que l’augmentation du risque soit supérieure à la somme des risques associés à chaque facteur pris individuellement – dans ce cas, le risque global doit être pris en compte. Si le rapport bénéfice/risque est jugé défavorable, le CHC ne doit pas être prescrit (voir rubrique 4.3).
Tableau : Facteurs de risque de TEA
|
Facteur de risque |
Commentaire |
|
Âge |
En particulier au-delà de 35 ans |
|
Tabagisme |
Il doit être conseillé aux femmes de ne pas fumer si elles souhaitent utiliser un CHC. Il doit être fortement conseillé aux femmes de plus de 35 ans qui continuent de fumer d’utiliser une méthode de contraception différente. |
|
Hypertension artérielle |
|
|
Obésité (indice de masse corporelle supérieur à 30 kg/m2) |
L’élévation de l’IMC augmente considérablement le risque. Ceci est particulièrement important à prendre en compte chez les femmes présentant d’autres facteurs de risque. |
|
Antécédents familiaux (thrombo-embolie artérielle survenue dans la fratrie ou chez un parent, en particulier à un âge relativement jeune, c.-à-d. avant 50 ans) |
En cas de prédisposition héréditaire suspectée, la femme devra être adressée à un spécialiste pour avis avant toute décision concernant l’utilisation de CHC. |
|
Migraine |
L’accroissement de la fréquence ou de la sévérité des migraines lors de l’utilisation d’un CHC (qui peut être le prodrome d’un événement cérébrovasculaire) peut constituer un motif d’arrêt immédiat du CHC. |
|
Autres affections médicales associées à des événements indésirables vasculaires |
Diabète, hyperhomocystéinémie, valvulopathie cardiaque et fibrillation auriculaire, dyslipoprotéinémie et lupus érythémateux disséminé |
Symptômes de TEA
Les femmes doivent être informées qu’en cas d’apparition de ces symptômes, elles doivent consulter un médecin en urgence et lui indiquer qu’elles utilisent un CHC.
Les symptômes d’un accident cérébrovasculaire peuvent inclure :
· apparition soudaine d’un engourdissement ou d’une faiblesse du visage, d’un bras ou d’une jambe, en particulier d’un côté du corps ;
· apparition soudaine de difficultés à marcher, de sensations vertigineuses, d’une perte d’équilibre ou de coordination ;
· apparition soudaine d’une confusion, de difficultés à parler ou à comprendre ;
· apparition soudaine de difficultés à voir d’un œil ou des deux yeux ;
· céphalée soudaine, sévère ou prolongée, sans cause connue ;
· perte de conscience ou évanouissement avec ou sans crise convulsive.
Des symptômes temporaires suggèrent qu’il s’agit d’un accident ischémique transitoire (AIT).
Les symptômes de l’infarctus du myocarde (IM) peuvent inclure :
· douleur, gêne, pression, lourdeur, sensation d’oppression ou d’encombrement dans la poitrine, le bras ou sous le sternum ;
· sensation de gêne irradiant vers le dos, la mâchoire, la gorge, le bras, l’estomac ;
· sensation d’encombrement, d’indigestion ou de suffocation ;
· transpiration, nausées, vomissements ou sensations vertigineuses ;
· faiblesse, anxiété ou essoufflement extrêmes ;
· battements cardiaques rapides ou irréguliers.
Tumeurs
Certaines études épidémiologiques suggèrent que les COC pourraient être associés à une augmentation du risque de cancer du col de l’utérus chez les utilisatrices de COC à long terme (> 5 ans). Il n’est cependant pas établi si ces pathologies sont dues à d’autres facteurs comme le comportement sexuel et le papillomavirus humain (HPV).
Une méta-analyse de 54 études épidémiologiques a conclu qu’il existe une légère augmentation du risque relatif (RR = 1,24) de cancer du sein chez les femmes sous contraception orale. Cette majoration du risque disparaît progressivement au cours des 10 années qui suivent l’arrêt du COC.
Le cancer du sein étant rare chez les femmes de moins de 40 ans, le nombre plus élevé de cancers diagnostiqués chez les utilisatrices habituelles ou nouvelles utilisatrices de COC reste faible par rapport au risque global de cancer du sein.
Ces études ne permettent pas d’établir une relation de causalité. Les cancers du sein diagnostiqués chez les utilisatrices ont tendances à être moins évolués cliniquement par rapport à ceux diagnostiqués chez des femmes n’en ayant jamais utilisé. Il est possible que, chez les utilisatrices de COC, cette augmentation du risque soit due à un diagnostic plus précoce du cancer du sein, aux effets biologiques de cette contraception ou à l’association des deux.
Dans de rares cas, des tumeurs bénignes du foie, et dans de plus rares cas encore, des tumeurs malignes du foie ont été rapportées chez les utilisatrices de COC.
Dans des cas isolés, ces tumeurs ont conduit à des hémorragies intra-abdominales mettant en jeu le pronostic vital. Chez les femmes sous COC, la survenue de douleurs de la partie supérieure de l’abdomen, d’augmentation du volume du foie ou de signes d’hémorragie intra-abdominale doit faire évoquer une tumeur hépatique.
L’utilisation de COC plus fortement dosés (50 µg éthinylestradiol) diminue le risque de cancer de l’endomètre et de l’ovaire. Ceci demande à être confirmé avec les COC plus faiblement dosés.
Autres pathologies
L’efficacité contraceptive peut être réduite chez les femmes pesant 90 kg ou plus.
Chez les femmes atteintes d’hypertriglycéridémie ou ayant des antécédents familiaux d’hypertriglycéridémie, un risque accru de pancréatite peut survenir en cas d’utilisation d’un COC.
Une augmentation modérée de la pression artérielle a été observée chez de nombreuses femmes sous COC mais elle était rarement cliniquement significative. Une interruption immédiate du COC n’est justifiée que dans ces rares cas. La persistance de chiffres tensionnels élevés ou le non-contrôle des chiffres tensionnels par un traitement antihypertenseur chez une femme hypertendue prenant un COC doit faire interrompre celui-ci. Le COC pourra éventuellement être repris après normalisation des chiffres tensionnels par un traitement antihypertenseur.
La survenue ou l’aggravation des pathologies suivantes a été observée au cours de la grossesse ou chez des femmes prenant des COC, bien que la responsabilité des COC n’ait pu être établie : ictère et/ou prurit dû à une cholestase, lithiase biliaire, porphyrie, lupus érythémateux disséminé, syndrome hémolytico-urémique, chorée de Sydenham, herpès gravidique, hypoacousie par otosclérose.
Les œstrogènes exogènes peuvent déclencher ou aggraver les symptômes d’un angio-oedème héréditaire ou acquis.
La survenue d’anomalie hépatiques aiguës ou chroniques peut nécessiter l’arrêt du COC jusqu’à la normalisation des paramètres hépatiques. La récidive d’un ictère cholestatique et/ou d’un prurit liés à une cholestase survenue au cours d’une grossesse précédente ou de la prise antérieure d’hormones stéroïdiennes doit faire arrêter le COC.
Les COC peuvent avoir un effet sur la résistance périphérique à l’insuline et la tolérance au glucose ; il n’est cependant pas obligatoire de modifier le traitement chez des diabétiques utilisant un CHC faiblement dosé (contenant moins de 0,05 mg d’éthinylestradiol). Les femmes diabétiques doivent cependant être étroitement surveillées, en particulier lors de l’instauration d’un COC.
Des cas d’aggravation de dépression endogène, d’épilepsie, de maladie de Crohn et de rectocolite hémorragique ont été observés sous COC.
L’état dépressif et la dépression sont des effets indésirables bien connus liés à l’utilisation de contraceptifs hormonaux (voir rubrique 4.8). La dépression peut être grave et constitue un facteur de risque bien connu de comportement suicidaire et de suicide. Il convient de conseiller aux femmes de contacter leur médecin en cas de changements d’humeur et de symptômes dépressifs, y compris peu de temps après le début du traitement.
Un chloasma peut survenir, en particulier chez les femmes ayant des antécédents de chloasma gravidique. Les femmes ayant une prédisposition au chloasma sous COC doivent éviter de s’exposer au soleil ou aux rayons ultra-violets.
Consultation/ examen médical
Avant l’instauration ou la reprise d’un traitement par OPTIKINZY, une recherche complète des antécédents médicaux (y compris les antécédents familiaux) doit être effectuée et la présence d’une grossesse doit être exclue. La pression artérielle doit être mesurée et un examen physique doit être réalisé, en ayant à l’esprit les contre-indications (voir rubrique 4.3) et les mises en garde (voir rubrique 4.4). Il est important d’attirer l’attention des patientes sur les informations relatives à la thrombose veineuse et artérielle, y compris le risque associé à OPTIKINZY comparé à celui associé aux autres CHC, les symptômes de la TEV et de la TEA, les facteurs de risque connus et la conduite à tenir en cas de suspicion de thrombose.
Il doit également être indiqué aux patientes de lire attentivement la notice et de suivre les conseils fournis. La fréquence et la nature des examens doivent être définies sur la base des recommandations en vigueur et adaptées à chaque patiente.
Les patientes doivent être averties que les contraceptifs hormonaux ne protègent pas contre l’infection par le VIH (SIDA) et les autres maladies sexuellement transmissibles.
Diminution de l’efficacité
L’efficacité des COC peut être réduite en cas d’oubli de comprimés (voir rubrique 4.2), de troubles gastro-intestinaux, (voir rubrique 4.2) ou de prise concomitante d’autres médicaments (voir rubrique 4.5).
Troubles du cycle
Des saignements irréguliers (« spottings » ou métrorragies) peuvent survenir sous COC en particulier au cours des premiers mois. Ces saignements irréguliers seront considérés comme significatifs s’ils persistent après environ 3 cycles.
Si les saignements irréguliers persistent ou surviennent après des cycles réguliers, une recherche étiologique non hormonale doit alors être effectuée ; des examens diagnostiques appropriés doivent être pratiqués afin d’exclure une tumeur maligne ou une grossesse. Ces examens peuvent comporter un curetage.
Chez certaines femmes, les hémorragies de privation peuvent ne pas survenir au cours de l’intervalle libre. Si le COC a été pris tel que décrit dans la rubrique 4.2, il est peu probable que la femme soit enceinte. Cependant, si le COC n’a pas été pris correctement avant l’absence de la première hémorragie de privation ou si deux hémorragies de privation successives ne se produisent pas, il convient de s’assurer de l’absence de grossesse avant de poursuivre le COC.
Chez certaines femmes, il peut exister une aménorrhée ou une oligoménorrhée après arrêt de la contraception hormonale, en particulier lorsque la femme présentait avant le début du traitement une telle condition.
Les préparations à base de plantes contenant du millepertuis (Hypericum perforatum) ne doivent pas être utilisées pendant la prise de l’association Norgestimate/ Ethinylestradiol (voir rubrique 4.5)
Excipients
Ce médicament contient du lactose. Son utilisation est déconseillée chez les patientes présentant une intolérance au galactose, un déficit en lactase de Lapp ou un syndrome de malabsorption du glucose ou du galactose (maladies héréditaires rares).
4.5. Interactions avec d'autres médicaments et autres formes d'interactions
Des interactions peuvent se produire avec un médicament qui induit des enzymes microsomales qui peuvent entraîner une clairance accrue des hormones sexuelles et qui, entre les contraceptifs oraux et d'autres médicaments, peut entraîner des saignements et/ ou un échec contraceptif.
Conduite à tenir
L'induction enzymatique peut déjà être observée après quelques jours de traitement. L'induction enzymatique maximale est généralement observée après quelques semaines. Après l’arrêt de la pharmacothérapie, l'induction enzymatique peut être maintenue pendant environ 4 semaines.
Traitement à court terme
Les femmes traitées avec des médicaments inducteurs d'enzymes devraient utiliser temporairement une méthode barrière ou une autre méthode de contraception en plus du COC. La méthode barrière doit être utilisée pendant tout le traitement médicamenteux concomitant et pendant 28 jours après son arrêt.
Traitement à long terme
Chez les femmes ayant un traitement à long terme avec des substances actives inductrices d'enzymes, une autre méthode de contraception sûre et non hormonale est recommandée.
Les interactions suivantes ont été rapportées dans la littérature.
Substances qui augmentent la clairance des COC (efficacité diminuée des COC par induction enzymatique), par exemple : métabolisme hépatique Barbituriques, bosentan, carbamazépine, phénytoïne, primidone, rifampicine et médicament contre le VIH tels que ritonavir, névirapine et éfavirenz et éventuellement felbamate, griseofulvine, oxcarbazépine, topiramate et produits à base de plantes, le millepertuis (Hypericum perforatum).
Au cours des essais cliniques menés chez des patients traités pour une infection par le virus de l'hépatite C (VHC) et recevant des médicaments contenant ombitasvir/paritaprevir/ritonavir et dasabuvir, avec ou sans ribavirine, il a été observé des augmentations de transaminase (ALAT) supérieures à 5 fois la limite supérieure de la normale (LSN), significativement plus fréquentes chez les femmes utilisant des médicaments contenant de l'éthinylestradiol, tel que les contraceptifs hormonaux combinés (CHC). De plus, chez des patients traités par le glécaprevir/pibrentasvir ou sofosbuvir/velpatasvir/voxilaprevir, des augmentations des ALAT ont été observées chez les femmes utilisant des médicaments contenant de l'éthinylestradiol tels que les CHC (voir la rubrique 4.3).
Par conséquent, les utilisatrices d’OPTIKINZY doivent passer à une autre méthode de contraception (par exemple, la contraception à base de progestatif ou les méthodes non hormonales) avant de commencer le traitement avec ces schémas thérapeutiques combinés. OPTIKINZY peut être redémarré 2 semaines après la fin du traitement avec ces schémas thérapeutiques combinés.
Substances à effet variable sur l'élimination des COC
Lorsqu'ils sont co-administrés avec des COC, de nombreuses associations d'inhibiteurs de la protéase du VIH et d'inhibiteurs non nucléosidiques de la transcriptase inverse, y compris des combinaisons avec des inhibiteurs du VHC, peuvent augmenter ou diminuer les concentrations plasmatiques d'œstrogène ou de progestatif. L'effet net de ces changements peut être cliniquement pertinent dans certains cas. Par exemple : Interférence avec la circulation entéro-hépatique
Ritonavir, névirapine.
Par conséquent, les informations de prescription de médicaments concomitants contre le VIH/ VHC devraient être évaluées pour identifier les interactions potentielles et toutes les recommandations associées. En cas de doute, une méthode contraceptive barrière supplémentaire devrait être utilisée par les femmes sur un inhibiteur de la protéase ou un inhibiteur non nucléosidique de la transcriptase inverse.
Médicaments qui affectent l'absorption
Des médicaments qui augmentent la motilité gastro-intestinale, par ex. le métoclopramide, peuvent réduire l'absorption des hormones.
Le traitement par le charbon activé compromettra l'absorption des hormones stéroïdes.
Changements dans les niveaux plasmatiques de médicaments administrés conjointement pouvant avoir une importance clinique :
Les contraceptifs hormonaux combinés peuvent également affecter la pharmacocinétique de certains autres médicaments s'ils sont utilisés de manière concomitante.
Médicaments dont les niveaux plasmatiques peuvent être augmentés (en raison de l'inhibition du CYP). Les exemples comprennent :
· ciclosporine
· prednisolone
· théophylline
Les médicaments dont les taux plasmatiques peuvent être diminués (en raison de l'induction de la glucuronidation). Les exemples comprennent:
· lamotrigine
Tests de laboratoire
L'utilisation de stéroïdes contraceptifs peut influencer les résultats de certains tests de laboratoire, y compris les paramètres biochimiques de la fonction hépatique, thyroïdienne, surrénale et rénale, des taux plasmatiques de protéines (de transport), par ex. les globules de liaison aux corticostéroïdes et les fractions lipidiques/ lipoprotéiques, les paramètres du métabolisme des glucides et les paramètres de la coagulation et de la fibrinolyse. Les changements restent généralement dans les normes du laboratoire.
4.6. Fertilité, grossesse et allaitement
Grossesse
Non indiqué pendant la grossesse. Confirmer la grossesse suspectée avant d'interrompre le traitement.
Le risque accru de TEV pendant la période post-partum devrait être pris en compte lors du redémarrage de OPTIKINZY (voir rubriques 4.2 et 4.4).
Les stéroïdes contraceptifs et/ ou leurs métabolites peuvent être excrétés dans le lait maternel. L'utilisation des COC est contre-indiquée pour les mères qui allaitent moins de 6 semaines post-partum (voir la section 4.3) et peut être utilisée uniquement sur décision médicale pour les mères qui allaitent entre 6 semaines et 6 mois post-partum (voir la section 4.4).
Il est déconseillé aux mères qui allaitent d’utiliser une pilule combinée puisque celle-ci diminue la quantité de lait excrétée ; il est plutôt conseillé d’utiliser une pilule progestative seule.
Fertilité
Le norgestimate, seul et en association avec l'éthinylestradiol, est un médicament anti-ovulant efficace. Après l'arrêt du traitement contraceptif oral, la patiente devra retarder la grossesse jusqu'à ce qu'au moins un cycle spontané normal ait eu lieu afin de pouvoir dater la grossesse. Une autre méthode contraceptive devra être utilisée pendant cette période.
L’association du norgestimate et de l'éthinylestradiol entraîne une suppression de la fertilité dépendante de la dose, une diminution de l'efficacité de l'implantation et de la taille de la portée et une augmentation de la résorption fœtale chez les rats femelles à tous les niveaux de dose. Il est modérément puissant dans le test progestatif standard in vivo qui mesure la prolifération de l'endomètre chez les lapins et bloque efficacement l'ovulation chez les rats, les hamsters et les lapins.
4.7. Effets sur l'aptitude à conduire des véhicules et à utiliser des machines
Description des effets indésirables sélectionnés
Un risque accru d'événements thrombotiques et thrombo-emboliques veineux et artériels, y compris l'infarctus du myocarde, l'accident vasculaire cérébral, les attaques ischémiques transitoires, la thrombose veineuse et l'embolie pulmonaire a été observé chez les femmes utilisant des CHC, comme décrit plus en détail dans la rubrique 4.4.
Certains évènements indésirables (EI) qui ont été associés à une utilisation de contraceptifs oraux peuvent nécessiter une attention médicale immédiate et/ ou l’arrêt de l'utilisation de contraceptifs oraux. Ces EI comprennent : l'infarctus du myocarde, la thrombose veineuse profonde, l'embolie pulmonaire, les accidents vasculaires cérébraux, la thrombose de la veine rétinienne, le nouveau déclenchement de la migraine, le cancer du sein, les adénomes des tumeurs hépatiques, l'hypertension artérielle, l'angio-œdème, l'urticaire et l'hypersensibilité.
Des méthodes alternatives non hormonales de contraception doivent être utilisées pendant toute la période de réalisation des tests diagnostiques et de mise en place des mesures thérapeutiques appropriées.
Sur la base des données de sécurité combinées provenant de 5 essais cliniques, l'EI le plus fréquemment signalé (˃ 10%) était le mal de tête (27,9%). L'EI le plus fréquemment rapporté (˃ 10%) identifié depuis la mise sur le marché était la diarrhée (11,8%).
Les EI les plus communément rapportés (˃ 10%) dans le premier cycle de traitement dans les essais cliniques étaient : dysménorrhée (40,4%); nausées (29,1%); métrorragie (26,3%); trouble gastro-intestinal [signalé comme nausées ou vomissements] (24,6%) et règles anormales (16,9%). L'incidence de ces EI a été la plus élevée dans le cycle 1 et a diminué avec le temps à l'exception de la dysménorrhée. La plus forte incidence de vomissement s'est produite au cycle 12 (11,8%).
Les 5 essais cliniques (2 essais randomisés contrôlés actifs et 3 essais ouverts non contrôlés), qui ont été utilisés pour évaluer la sécurité de l’association Norgestimate / Ethinylestradiol, comprenaient 1 891 femmes en bonne santé en âge de procréer. Dans 3 essais, les sujets ont été suivis pendant une période allant jusqu’à 24 cycles et dans les 2 autres essais jusqu'à 12 cycles. Une étude additionnelle non contrôlée (n = 8 331) a signalé des EI par cycle de traitement pendant une période allant jusqu'à 24 cycles. Comme la fréquence des EI varie en fonction du cycle de traitement, l'incidence du cycle le plus élevé a été utilisée pour attribuer l'EI à une catégorie de fréquence.
Le tableau ci-dessous présente tous les EI qui ont été rapportés avec l'utilisation de l’association Norgestimate/ Ethinylestradiol dans des essais cliniques ou après la commercialisation avec des comprimés associant norgestimate et éthinylestradiol.
Les catégories de fréquence affichées utilisent la convention suivante : très fréquent (> 1/10); commun (> 1/100 à < 1/10); peu commun (> 1/1000 à < 1/100); rare (> 1/10 000 à < 1/1 000); très rare (< 1/10 000); et indéterminé (ne peut pas être estimé à partir des données disponibles).
|
Infections et infestations |
|
|
Fréquent |
Infection urinaire, infection vaginale |
|
Tumeurs bénignes, malignes et non précisées (incl. kystes et polypes) |
|
|
Peu fréquent |
Dysplasie cervicale |
|
Rare |
Kyste mammaire |
|
Fréquence indéterminée |
Adénome hépatique, cancer du sein, tumeur bénigne du sein, hyperplasie nodulaire focale, fibroadénome du sein |
|
Affections du système immunitaire |
|
|
Fréquent |
Hypersensibilité |
|
Fréquence indéterminée |
Aggravation des symptômes d’un angio-œdème héréditaire ou acquis |
|
Troubles du métabolisme et de la nutrition |
|
|
Fréquent |
Rétention hydrique |
|
Peu fréquent |
Augmentation et diminution de l’appétit, modification du poids |
|
Rare |
Troubles de l’appétit |
|
Fréquence indéterminée |
Dyslipidémie |
|
Affections psychiatriques |
|
|
Fréquent |
Modification de l’humeur, dépression, nervosité, insomnie |
|
Peu fréquent |
Anxiété, modifications de la libido |
|
Rare |
Perte de libido |
|
Affections du système nerveux |
|
|
Très fréquent |
Céphalées |
|
Fréquent |
Migraines, étourdissement |
|
Peu fréquent |
Syncope, paresthésie |
|
Fréquence indéterminée |
Accident cérébrovasculaire, convulsion |
|
Affections oculaires |
|
|
Peu fréquent |
Gène visuelle, sécheresse oculaire |
|
Fréquence indéterminée |
Intolérance aux lentilles de contact, thrombose veineuse rétinienne* |
|
Affections de l’oreille et du labyrinthe |
|
|
Rare |
Vertige |
|
Affections cardiaques |
|
|
Peu fréquent |
Palpitations |
|
Rare |
Tachycardie |
|
Fréquence indéterminée |
Infarctus du myocarde |
|
Affections vasculaires |
|
|
Peu fréquent |
Thrombose, hypertension, bouffées de chaleur |
|
Fréquence indéterminée |
Thromboses veineuses profondes* |
|
Rare |
Thrombo-embolie veineuse Thrombo-embolie artérielle |
|
Affections respiratoires, thoraciques, médiastinales |
|
|
Peu fréquent |
Dyspnée |
|
Fréquence indéterminée |
Embolie pulmonaire* |
|
Affections gastro-intestinales |
|
|
Très fréquent |
Troubles gastro-intestinaux, vomissement, diarrhée, nausée |
|
Fréquent |
Douleurs gastro-intestinales, douleurs abdominales, distension abdominale, constipation, flatulence |
|
Rare |
Pancréatite |
|
Affections hépatobiliaires |
|
|
Rare |
Hépatite |
|
Affections de la peau et du tissu sous-cutané |
|
|
Fréquent |
Acné, rash |
|
Peu fréquent |
Alopécie, hirsutisme, urticaire, prurit, érythème, décoloration cutanée |
|
Rare |
Hyperhidrose, réaction de photosensibilité |
|
Fréquence indéterminée |
Angio-oedème, érythème noueux, sueurs nocturnes |
|
Affections musculo-squelettiques et des tissus conjonctifs |
|
|
Fréquent |
Spasmes musculaires, douleurs dans les extrémités, douleur au dos |
|
Peu fréquent |
Myalgie |
|
Affections des organes de reproduction et du sein |
|
|
Très fréquent |
Dysménorrhée, métrorragie, hémorragies de privation anormales |
|
Fréquent |
Aménorrhée, pertes génitales, douleur mammaire |
|
Peu fréquent |
Ecoulement mammaire, gonflement mammaire, kystes ovariens, sécheresse vulvovaginale |
|
Rare |
Pertes vaginales |
|
Fréquence indéterminée |
Suppression de la lactation |
|
Troubles généraux et anomalies au site d’administration |
|
|
Fréquent |
Douleur à la poitrine, œdème, asthénie |
|
Investigations |
|
|
Fréquent |
Augmentation du poids |
|
Peu fréquent |
Diminution du poids |
* Non vu dans les essais cliniques, la fréquence ne peut pas être estimée. Voir la section 4.4 pour la fréquence en fonction des taux de déclaration standard pour les contraceptifs hormonaux combinés similaires.
Interactions
Les saignements et/ ou l'échec contraceptif peuvent résulter des interactions d'autres médicaments (inducteurs enzymatiques) avec des contraceptifs oraux (voir la section 4.5).
Déclaration des effets indésirables suspectés
La déclaration des effets indésirables suspectés après autorisation du médicament est importante. Elle permet une surveillance continue du rapport bénéfice/risque du médicament. Les professionnels de santé déclarent tout effet indésirable suspecté via le système national de déclaration : Agence nationale de sécurité du médicament et des produits de santé (ANSM) et réseau des Centres Régionaux de Pharmacovigilance - Site internet :www.signalement.social-sante.gouv.fr.
Aucun cas de surdosage n'a mis en évidence de problèmes graves de santé. Les symptômes pouvant survenir sont: nausées, vomissements et saignements vaginaux. Il n’existe pas d’antidote et le traitement doit être purement symptomatique.
5. PROPRIETES PHARMACOLOGIQUES
5.1. Propriétés pharmacodynamiques
Classe pharmacothérapeutique : Progestatifs et œstrogènes en associations fixes, code ATC : G03AA11.
OPTIKINZY agit par inhibition des gonadotrophines grâce aux actions œstrogéniques et progestatives de l'éthinylestradiol et du norgestimate. Le principal mécanisme d'action est l'inhibition de l'ovulation, mais les modifications au niveau de la glaire cervicale, de la motilité des trompes de Fallope et de l'endomètre peuvent également contribuer à l'efficacité du produit.
5.2. Propriétés pharmacocinétiques
Le norgestimate et l’éthinylestradiol sont absorbés rapidement après administration orale. Après une administration unique ou multiple (trois cycles) de Norgestimate/ Ethinylestradiol, les concentrations sériques de norgestimate restent inférieures à la limite de quantification des métabolites (0,1 ng / mL) du norgestimate, la norelgestromine et le norgestrel, se trouvent dans des concentrations mesurables en circulation, atteignant des niveaux sériques maximaux environ 1,5 heure après la dose. L'augmentation de la Cmax et de l'ASC pour la norelgestromine est proportionnelle à la dose après administration de 0,180 à 0,250 mg de norgestimate. Les concentrations sériques d'éthinylestradiol sont mesurables dans les 0,5 h suivant l'administration, atteignant des niveaux de pointe environ 1,2 heure après la dose.
Distribution
La norelgestromine et le norgestrel sont fortement liés (> 97%) aux protéines sériques. La norelgestromine est liée à l'albumine mais pas à la SHBG, tandis que le norgestrel est lié principalement au SHBG et, dans une moindre mesure, à l'albumine. L'éthinylestradiol est fortement lié à l'albumine sérique.
Des études ont montré que le manque de liaison de la norelgestromine à la SHBG est unique par rapport à d'autres progestatifs dans les contraceptifs oraux et joue un rôle clé dans l'amélioration de son activité biologique. En revanche, le norgestrel formé du norgestimate est largement lié à SHBG, ce qui limite son activité biologique.
Biotransformation
Le norgestimate est rapidement métabolisé par des mécanismes de premier passage (intestinal et/ ou hépatique) en norelgestromine (concentrations sériques maximales observées dans les 2 heures) et en norgestrel, tous deux progestatifs pharmacologiquement actifs. L'éthinylestradiol est métabolisé par divers métabolites hydroxylés et leurs conjugués glucuronide et sulfate.
Élimination
La norelgestromine et le norgestrel et l'éthinylestradiol sont ensuite métabolisés et leurs métabolites sont éliminés par voie rénale et fécale. Les valeurs de demi-vie d'élimination à l'état stationnaire étaient de 10 à 15 heures pour l'éthinylestradiol, 24,9 heures pour la norelgestromine et 45 heures pour le norgestrel. Après l'administration de 14C-norgestimate, 47% de la radioactivité administrée a été éliminée dans l'urine et 37% dans les fèces.
Pharmacocinétique à l'état stable
Après l'administration de 0,250 mg de norgestimate/ 0, 035 mg d'éthinylestradiol, l'ASC0-24h moyen à l'état d'équilibre, basé sur des taux sériques non liés à SHBG, était de 18,1 h ng / mL pour la norelgestromine et 3,64 h ng / mL pour le norgestrel. L'ASC pour le norgestrel suite à l'administration de 0,250 mg de norgestimate/ 0, 035 mg d'éthinylestradiol, correspond à l'exposition après une dose de lévonorgestrel d'environ 30 microgrammes en association avec l'éthinylestradiol.
5.3. Données de sécurité préclinique
Lactose anhydre, lactose monohydraté, povidone K-25, dl-α-tocophérol, cellulose microcristalline, croscarmellose sodique, amidon prégélatinisé (amidon 1500), stéarate de magnésium, laque aluminique de carmin d’indigo (E132).
Comprimés vert clair :
Lactose anhydre, amidon prégélatinisé, cellulose microcristalline, croscarmellose sodique, oxyde de fer jaune, laque aluminique FD & C bleu n°1, stéarate de magnésium.
2 ans
6.4. Précautions particulières de conservation
Conserver dans l’emballage d’origine afin de protéger le produit de la lumière.
6.5. Nature et contenu de l'emballage extérieur
Plaquettes PVC/PVDC/Aluminium de 28 comprimés. Chaque plaquette est emballée dans un sachet en aluminium tri-laminé.
Boites de 28, 84, 168, 364 comprimés.
Toutes les présentations peuvent ne pas être commercialisées.
6.6. Précautions particulières d’élimination et de manipulation
Sans objet.
7. TITULAIRE DE L’AUTORISATION DE MISE SUR LE MARCHE
6 RUE COPERNIC
75116 PARIS
8. NUMERO(S) D’AUTORISATION DE MISE SUR LE MARCHE
· 34009 301 333 7 8 : 21 comprimés bleus et 7 comprimés vert clair (PVC/PVDC/Aluminium). Boite de 1 plaquette.
· 34009 301 333 8 5 : 21 comprimés bleus et 7 comprimés vert clair (PVC/PVDC/Aluminium). Boite de 3 plaquettes.
· 34009 301 334 0 8 : 21 comprimés bleus et 7 comprimés vert clair (PVC/PVDC/Aluminium). Boite de 6 plaquettes.
· 34009 550 495 6 2 : 21 comprimés bleus et 7 comprimés vert clair (PVC/PVDC/Aluminium). Boite de 13 plaquettes.
9. DATE DE PREMIERE AUTORISATION/DE RENOUVELLEMENT DE L’AUTORISATION
[à compléter ultérieurement par le titulaire]
10. DATE DE MISE A JOUR DU TEXTE
[à compléter ultérieurement par le titulaire]
<{JJ mois AAAA}>
Sans objet.
12. INSTRUCTIONS POUR LA PREPARATION DES RADIOPHARMACEUTIQUES
Liste I
ANSM - Mis à jour le : 15/10/2024
OPTIKINZY 250 microgrammes/ 35 microgrammes, comprimé
Norgestimate/ Ethinylestradiol
Points importants à connaître concernant les contraceptifs hormonaux combinés (CHC) :
· Ils comptent parmi les méthodes de contraception réversibles les plus fiables lorsqu’ils sont utilisés correctement.
· Ils augmentent légèrement le risque de formation d’un caillot sanguin dans les veines et les artères, en particulier pendant la première année de leur utilisation ou lorsque le contraceptif hormonal combiné est repris après une interruption de 4 semaines ou plus.
· Soyez vigilante et consultez votre médecin si vous pensez présenter les symptômes évocateurs d’un caillot sanguin (voir rubrique 2 « Caillots sanguins »).
Veuillez lire attentivement cette notice avant de prendre ce médicament car elle contient des informations importantes pour vous.
· Gardez cette notice. Vous pourriez avoir besoin de la relire.
· Si vous avez d’autres questions, interrogez votre médecin, votre pharmacien ou votre infirmier/ère.
· Ce médicament vous a été personnellement prescrit. Ne le donnez pas à d’autres personnes. Il pourrait leur être nocif, même si les signes de leur maladie sont identiques aux vôtres.
· Si vous ressentez un quelconque effet indésirable, parlez-en à votre médecin, votre pharmacien ou votre infirmier/ère. Ceci s’applique aussi à tout effet indésirable qui ne serait pas mentionné dans cette notice. Voir rubrique 4.
1. Qu'est-ce que OPTIKINZY 250 microgrammes/ 35 microgrammes, comprimé et dans quels cas est-il utilisé ?
2. Quelles sont les informations à connaître avant de prendre OPTIKINZY 250 microgrammes/ 35 microgrammes, comprimé ?
3. Comment prendre OPTIKINZY 250 microgrammes/ 35 microgrammes, comprimé ?
4. Quels sont les effets indésirables éventuels ?
5. Comment conserver OPTIKINZY 250 microgrammes/ 35 microgrammes, comprimé ?
6. Contenu de l’emballage et autres informations.
1. QU’EST-CE QUE OPTIKINZY 250 microgrammes/ 35 microgrammes, comprimé ET DANS QUELS CAS EST-IL UTILISE ?
OPTIKINZY doit être pris comme indiqué afin d’éviter une grossesse.
Chaque comprimé bleu de ce contraceptif contient deux types d’hormones féminines, un estrogène et un progestatif. Parce qu’il contient deux substances à activité hormonale, OPTIKINZY est appelé « contraceptif hormonal combiné ».
Ces hormones agissent en empêchant la libération de l’ovule de vos ovaires ce qui ne vous permet pas d’être enceinte. Par ailleurs, OPTIKINZY rend plus épais le liquide (mucus) de col de l’utérus ce qui rend plus difficile l’entrée des spermatozoïdes dans l’utérus.
OPTIKINZY est une pilule sur 28 jours – vous prenez un comprimé actif (comprimé bleu) chaque jour pendant 21 jours, suivi de 7 comprimés inactifs (comprimés vert clair).
2. QUELLES SONT LES INFORMATIONS A CONNAITRE AVANT DE PRENDRE OPTIKINZY 250 microgrammes/ 35 microgrammes, comprimé ?
Avant de commencer à utiliser OPTIKINZY, vous devez lire les informations concernant les caillots sanguins (thrombose) en rubrique 2. Il est particulièrement important de lire la description des symptômes d’un caillot sanguin – voir rubrique 2, « Caillots sanguins »).
Il est important que vous compreniez les bénéfices et les risques liés à la prise de OPTIKINZY avant de commencer à la prendre, ou lors de la décision de poursuivre sa prise. Bien que OPTIKINZY convienne à la plupart des femmes en bonne santé, elle ne convient pas à tout le monde.
Prévenez votre médecin si vous présentez l’une des maladies ou l’un des facteurs de risque décrit dans cette notice.
Ne prenez jamais OPTIKINZY :
Vous ne devez pas prendre OPTIKINZY, comprimé si vous êtes dans l’une des situations listées ci-dessous. Si tel est le cas, vous devez en informer votre médecin. Votre médecin discutera avec vous d’autres méthodes de contraception qui seraient plus adaptées.
· si vous êtes allergique au norgestimate, à l’éthinylestradiol ou à l’un des autres composants contenus dans ce médicament, mentionnés dans la rubrique 6.
· si vous avez (ou avez déjà eu) un caillot dans un vaisseau sanguin d’une jambe (thrombose veineuse profonde [TVP]), d’un poumon (embolie pulmonaire [EP]) ou d’autres organes ;
· si vous vous savez atteinte d’un trouble affectant la coagulation sanguine – par exemple, un déficit en protéine C, un déficit en protéine S, un déficit en antithrombine III, une mutation du facteur V de Leiden ou la présence d’anticorps anti-phospholipides ;
· si vous devez être opérée ou si vous êtes alitée pendant une durée prolongée (voir la rubrique « Caillots sanguins ») ;
· si vous avez déjà eu une crise cardiaque ou un accident vasculaire cérébral (AVC) ;
· si vous avez (ou avez déjà eu) une angine de poitrine (une maladie provoquant des douleurs intenses dans la poitrine et pouvant être le signe précurseur d’une crise cardiaque) ou un accident ischémique transitoire (AIT - symptômes temporaires d’AVC) ;
· si vous allaitez et que votre bébé a moins de 6 semaines ;
· si vous avez été informée que vous pouviez avoir un cancer du sein, un cancer de l’utérus, du col de l’utérus ou du vagin ;
· si vous avez des saignements vaginaux inexpliqués ;
· si vous avez l’une des maladies suivantes pouvant augmenter le risque de caillot dans les artères :
o diabète sévère avec atteinte des vaisseaux sanguins,
o pression artérielle très élevée,
o taux très élevé de graisses dans le sang (cholestérol ou triglycérides),
o maladie appelée hyperhomocystéinémie.
· si vous avez (ou avez déjà eu) un type de migraine appelé « migraine avec aura ».
· si vous fumez 15 cigarettes ou plus par jour et que vous êtes âgée de 35 ans ou plus
· si vous avez ou avez eu récemment une affection grave du foie ;
· si vous avez un cancer du sein ou du foie ;
· si vous avez (ou avez eu) une inflammation du pancréas (pancréatite) ;
· si vous n’avez pas encore eu vos règles (fille dans leur puberté) ;
· si vous avez une hépatite C et que vous prenez des médicaments contenant les associations ombitasvir/paritaprevir/ritonavir et dasabuvir, glécaprevir/pibrentasvir ou sofosbuvir/velpatasvir/voxilaprevir (voir également la rubrique « Autres médicaments et OPTIKINZY »)
Examens biologiques
Avant de prendre OPTIKINZY, vous devez consulter votre médecin afin de réaliser un bilan médical. Votre médecin vous interrogera sur vos problèmes médicaux et ceux de votre famille et contrôlera votre tension artérielle. Vous aurez également besoin d’autres contrôles, tels qu’un examen de vos seins mais seulement si cela est nécessaire pour vous ou si vous le nécessitez.
· Vous aurez besoin de faire des contrôles réguliers avec votre médecin ou l’infirmier(ère) de centre de planification familiale lorsque vous aurez besoin d’une nouvelle prescription de OPTIKINZY.
· Vous devez réaliser régulièrement un frottis cervical.
· Examinez vos seins et vos tétons chaque mois – informez votre médecin si vous pouvez voir ou sentir quelque chose d’anormal, comme une bosse ou un creux de la peau.
· Si vous faites un examen sanguin, informez votre médecin que vous prenez OPTIKINZY, car cela peut affecter les résultats de certains tests.
· Si vous vous faites opérer, assurez-vous que votre médecin connaisse votre traitement. Vous pouvez avoir besoin d’arrêter de prendre OPTIKINZY pendant 4 à 6 semaines avant l’opération. Ceci permet de réduire le risque de caillot sanguin. Votre médecin vous informera quand vous pourrez recommencer à prendre OPTIKINZY.
Avertissements et précautions
Adressez-vous à votre médecin, votre pharmacien ou votre infirmier/ère avant de prendre OPTIKINZY.
Dans quels cas devez-vous contacter votre médecin ?
Consultez un médecin de toute urgence
· si vous remarquez de possibles signes d’un caillot sanguin, qui pourraient indiquer que vous avez un caillot sanguin dans une jambe (thrombose veineuse profonde), que vous avez un caillot sanguin dans un poumon (embolie pulmonaire) ou que vous faites une crise cardiaque ou un AVC (voir la rubrique « Caillots sanguins » ci-dessous).
Pour la description des symptômes de ces effets indésirables graves, reportez-vous à la rubrique « Comment reconnaître un caillot sanguin ».
Si vous êtes dans l’une des situations suivantes, informez-en votre médecin.
Si le problème apparaît ou s’aggrave pendant l’utilisation de OPTIKINZY, vous devez également en informer votre médecin.
· à mesure que vous vieillissez ;
· si vous souffrez d’un surpoids important ;
· si vous fumez ;
· si vous ou un l’un de vos proche parent avez eu des caillots sanguins ;
· vous avez une tension artérielle haute ou que votre tension artérielle augmente ;
· si vous devez être opérée ou si vous êtes alitée pendant une durée prolongée (reportez-vous à la rubrique 2, « Caillots sanguins ») ;
· si vous avez un rythme cardiaque irrégulier (fibrillation atriale), des problèmes de valves cardiaques ou d’insuffisance cardiaque, ou si vous ou l’un de vos proches parents a eu une crise cardiaque ou une attaque cérébrale à un âge jeune ;
· si vous avez un problème sanguin s’appelant la porphyrie ;
· si vous avez une perte d’audition,
· si vous êtes diabétique ;
· si vous avez des calculs biliaires ;
· si vous avez un problème hépatique incluant une coloration jaune de la peau et du blanc des yeux (jaunisse) ;
· si vous avez un problème du système nerveux incluant des mouvements brusques du corps appelé « chorée de Sydenham » ;
· si vous êtes atteinte de la maladie de Crohn ou de rectocolite hémorragique (maladies inflammatoires chroniques des intestins) ;
· si vous avez un lupus érythémateux disséminé (LED) (une maladie qui affecte votre système de défenses naturelles) ;
· si vous avez un syndrome hémolytique et urémique (SHU) (un trouble de la coagulation sanguine qui entraîne une défaillance des reins) ;
· si vous avez une drépanocytose (une maladie héréditaire touchant les globules rouges) ;
· si vous avez des taux élevés de graisses dans le sang (hypertriglycéridémie) ou des antécédents familiaux de ce trouble. L’hypertriglycéridémie a été associée à une augmentation du risque de pancréatite (inflammation du pancréas) ;
· si vous venez juste d’accoucher, vous êtes exposée à un risque augmenté de caillots sanguins. Vous devez demander à votre médecin combien de temps après l’accouchement vous pouvez commencer à prendre OPTIKINZY ;
· si vous avez une inflammation des veines situées sous la peau (thrombophlébite superficielle) ;
· si vous avez des varices ;
· si vous avez un rash cutané avec des ampoules au cours de la grossesse (appelé « herpès gestationnel ») ;
· si vous avez un « masque de grossesses ». Ce sont des tâches ou points brun doré en particulier sur le visage (appelé « chloasma ») ;
· si vous souffrez de dépression ;
· si l’un de vos proches parents a ou a eu un cancer du sein ;
· si vous êtes épileptique ;
· si vous développez des symptômes d’angio-œdème, tels qu’un gonflement du visage, de la langue et/ou de la gorge et/ou des difficultés à avaler ou un urticaire avec éventuellement des difficultés à respirer, consultez immédiatement votre médecin. Les produits contenant des œstrogènes peuvent déclencher ou aggraver les symptômes d’un angio-œdème héréditaire ou acquis.
· Si vous souffrez de migraine ;
· Si vous pensez être enceinte.
CAILLOTS SANGUINS
L’utilisation d’un contraceptif hormonal combiné tel que OPTIKINZY augmente le risque d’apparition d’un caillot sanguin en comparaison à une non-utilisation. Dans de rares cas, un caillot sanguin peut bloquer des vaisseaux sanguins et provoquer de graves problèmes.
Les caillots sanguins peuvent se former :
· dans les veines (on parle alors de « thrombose veineuse » ou de « thrombo-embolie veineuse » [TEV]) ;
· dans les artères (on parle alors de « thrombose artérielle » ou de « thrombo-embolie artérielle » [TEA]).
Le rétablissement, suite à des caillots sanguins, n’est pas toujours complet. Dans de rares cas, ils peuvent entraîner des séquelles graves et durables et, dans de très rares cas, ils peuvent être fatals.
Il est important de garder à l’esprit que le risque global de caillot sanguin dû à OPTIKINZY est faible.
COMMENT RECONNAÎTRE UN CAILLOT SANGUIN
Consultez un médecin de toute urgence si vous remarquez l’un des signes ou symptômes suivants.
|
Présentez-vous l’un de ces signes ? |
Il peut éventuellement s’agir de : |
|
· gonflement d’une jambe ou le long d’une veine de la jambe ou du pied, en particulier s’il s’accompagne de : o douleur ou sensibilité dans la jambe, pouvant n’être ressentie qu’en position debout ou lors de la marche o chaleur dans la jambe affectée o changement de couleur de la peau de la jambe, devenant p. ex. pâle, rouge ou bleue |
Thrombose veineuse profonde |
|
· apparition soudaine et inexpliquée d’un essoufflement ou d’une respiration rapide · toux soudaine sans cause apparente, avec parfois des crachats de sang · douleur aiguë dans la poitrine, qui peut s’accentuer en cas de respiration profonde · étourdissements ou sensations vertigineuses sévères · battements de cœur rapides ou irréguliers · douleur intense dans l’estomac En cas de doute, consultez un médecin car certains de ces symptômes, comme la toux ou l’essoufflement, peuvent être pris à tort pour les signes d’une maladie moins sévère telle qu’une infection respiratoire (p.ex. un simple rhume). |
Embolie pulmonaire |
|
Symptômes apparaissant le plus souvent dans un seul œil : · perte immédiate de la vision ou · vision trouble sans douleur pouvant évoluer vers une perte de la vision |
Thrombose veineuse rétinienne (caillot sanguin dans l’œil)
|
|
· douleur, gêne, pression, lourdeur dans la poitrine ; · sensation d’oppression ou d’encombrement dans la poitrine, le bras ou sous le sternum ; · sensation d’encombrement, d’indigestion ou de suffocation ; · sensation de gêne dans le haut du corps irradiant vers le dos, la mâchoire, la gorge, le bras et l’estomac ; · transpiration, nausées, vomissements ou sensations vertigineuses ; · faiblesse, anxiété ou essoufflement extrêmes ; · battements de cœur rapides ou irréguliers |
Crise cardiaque |
|
· apparition soudaine d’une faiblesse ou d’un engourdissement au niveau du visage, d’un bras ou d’une jambe, en particulier d’un côté du corps ; · apparition soudaine d’une confusion, de difficultés à parler ou à comprendre ; · apparition soudaine de difficultés à voir d’un oeil ou des deux yeux ; · apparition soudaine de difficultés à marcher, de sensations vertigineuses, d’une perte d’équilibre ou de coordination ; · maux de tête soudains, sévères ou prolongés, sans cause connue ; · perte de conscience ou évanouissement avec ou sans crise convulsive. Parfois, les symptômes de l’AVC peuvent être de courte durée, avec un rétablissement presque immédiat et complet, mais vous devez tout de même consulter un médecin de toute urgence car vous pourriez être exposée au risque d’un nouvel AVC. |
Accident vasculaire cérébral (AVC)
|
|
· gonflement et coloration légèrement bleutée d’une extrémité ; · douleur intense dans l’estomac (« abdomen aigu ») |
Caillots sanguins bloquant d’autres vaisseaux sanguins |
CAILLOTS SANGUINS DANS UNE VEINE
Que peut-il se passer si un caillot sanguin se forme dans une veine ?
· Un lien a été établi entre l’utilisation de contraceptifs hormonaux combinés et l’augmentation du risque de caillots sanguins dans les veines (thrombose veineuse). Cependant, ces effets indésirables sont rares. Le plus souvent, ils surviennent pendant la première année d’utilisation d’un contraceptif hormonal combiné.
· Lorsqu’un caillot sanguin se forme dans une veine d’une jambe ou d’un pied, il peut provoquer une thrombose veineuse profonde (TVP).
· Si le caillot sanguin migre de la jambe vers le poumon, il peut provoquer une embolie pulmonaire.
· Dans de très rares cas, un caillot peut se former dans une veine d’un autre organe, comme l’œil (thrombose veineuse rétinienne).
À quel moment le risque d’apparition d’un caillot sanguin dans une veine est-il le plus élevé ?
Le risque d’apparition d’un caillot sanguin dans une veine est maximal pendant la première année d’utilisation d’un contraceptif hormonal combiné pris pour la première fois. Le risque peut également être augmenté lorsque vous recommencez à prendre un contraceptif hormonal combiné (le même produit ou un produit différent) après une interruption de 4 semaines ou plus.
Après la première année, le risque diminue mais reste toujours légèrement plus élevé que si vous n’utilisiez pas de contraceptif hormonal combiné.
Lorsque vous arrêtez de prendre OPTIKINZY, le risque d’apparition de caillot sanguin revient à la normale en quelques semaines.
Quel est le risque d’apparition d’un caillot sanguin ?
Le risque dépend de votre risque de base de TEV et du type de contraceptif hormonal combiné que vous prenez.
Le risque global de caillot sanguin dans une jambe ou un poumon (TVP ou EP) associé à OPTIKINZY est faible.
· Sur 10 000 femmes qui n’utilisent aucun contraceptif hormonal combiné et qui ne sont pas enceintes, environ 2 développeront un caillot sanguin sur une période d’un an.
· Sur 10 000 femmes qui utilisent un contraceptif hormonal combiné contenant du lévonorgestrel ou de la noréthistérone, ou du norgestimate comme OPTIKINZY, environ 5 à 7 développeront un caillot sanguin sur une période d’un an.
· Le risque d’apparition d’un caillot sanguin variera selon vos antécédents médicaux personnels (voir « Facteurs augmentant le risque de caillot sanguin » ci-dessous).
|
|
Risque d’apparition d’un caillot sanguin sur une période d’un an |
|
Femmes qui n’utilisent pas de contraceptif hormonal combiné (pilule/patch/anneau) et qui ne sont pas enceintes |
Environ 2 femmes sur 10 000 |
|
Femmes qui utilisent une pilule contraceptive hormonale combinée contenant du lévonorgestrel, de la noréthistérone ou du norgestimate, comme OPTIKINZY |
Environ 5 à 7 femmes sur 10 000 |
Facteurs augmentant le risque de caillot sanguin dans une veine
Le risque de caillot sanguin associé à OPTIKINZY est faible mais certaines situations peuvent augmenter ce risque. Le risque sera plus élevé :
· si vous avez un surpoids important (indice de masse corporelle [IMC] supérieur à 30 kg/m2) ;
· si l’un des membres de votre famille proche a eu un caillot sanguin dans une jambe, un poumon ou un autre organe à un âge relativement jeune (p. ex. avant l’âge de 50 ans). Si tel est le cas, vous pourriez être atteinte d’un trouble héréditaire de la coagulation sanguine ;
· si vous devez être opérée ou si vous êtes alitée pendant une période prolongée en raison d’une blessure ou d’une maladie, ou si votre jambe est immobilisée (p. ex. plâtre). Il pourra être nécessaire d’interrompre l’utilisation de OPTIKINZY plusieurs semaines avant l’opération chirurgicale et/ou tant que votre mobilité est réduite. Si vous devez arrêter d’utiliser OPTIKINZY, demandez à votre médecin à quel moment vous pourrez recommencer à l’utiliser.
· avec l’âge (en particulier au-delà de 35 ans) ;
· si vous avez accouché dans les semaines précédentes.
Plus vous cumulez ces situations, plus le risque d’apparition d’un caillot sanguin augmente.
Les voyages en avion (de plus de 4 heures) peuvent augmenter temporairement le risque de caillot sanguin, en particulier si vous présentez déjà certains des autres facteurs listés.
Il est important de prévenir votre médecin si vous êtes concernée par l’une de ces situations, même si vous n’en êtes pas certaine. Votre médecin pourra décider qu’il est nécessaire d’arrêter le traitement par OPTIKINZY.
Si l’une des situations ci-dessus évolue pendant la période où vous utilisez OPTIKINZY, par exemple si un membre de votre famille proche développe une thrombose sans raison connue ou si vous prenez beaucoup de poids, parlez-en à votre médecin.
CAILLOTS SANGUINS DANS UNE ARTÈRE
Que peut-il se passer si un caillot sanguin se forme dans une artère ?
Comme un caillot sanguin dans une veine, un caillot dans une artère peut provoquer de graves problèmes. Par exemple, il peut provoquer une crise cardiaque ou un accident vasculaire cérébral (AVC).
Facteurs augmentant le risque de caillot sanguin dans une artère
Il est important de noter que le risque de crise cardiaque ou d’AVC lié à l’utilisation de OPTIKINZY est très faible mais peut augmenter :
· avec l’âge (au-delà de 35 ans) ;
· si vous fumez. Lors de l’utilisation d’un contraceptif hormonal combiné tel que OPTIKINZY, il est conseillé d’arrêter de fumer. Si vous ne parvenez pas à arrêter de fumer et si vous êtes âgée de plus de 35 ans, votre médecin pourra vous conseiller d’utiliser une méthode de contraception différente ;
· si vous êtes en surpoids ;
· si vous avez une pression artérielle élevée ;
· si un membre de votre famille proche a déjà eu une crise cardiaque ou un AVC à un âge relativement jeune (avant l’âge de 50 ans). Si tel est le cas, le risque que vous ayez une crise cardiaque ou un AVC pourrait également être plus élevé;
· si vous, ou un membre de votre famille proche, avez un taux de graisses élevé dans le sang (cholestérol ou triglycérides) ;
· si vous avez des migraines, en particulier des migraines avec aura ;
· si vous avez des problèmes cardiaques (maladie de la valve cardiaque, trouble du rythme appelé fibrillation auriculaire) ;
· si vous êtes diabétique.
Si vous cumulez plusieurs de ces situations ou si l’une d’entre elles est particulièrement sévère, le risque d’apparition d’un caillot sanguin peut être encore plus élevé.
Si l’une des situations ci-dessus évolue pendant la période où vous utilisez OPTIKINZY, par exemple si vous commencez à fumer, si un membre de votre famille proche développe une thrombose sans raison connue ou si vous prenez beaucoup de poids, parlez-en à votre médecin.
Troubles psychiatriques
Certaines femmes qui utilisent des contraceptifs hormonaux dont OPTIKINZY ont fait état d’une dépression ou d’un état dépressif. La dépression peut être grave et peut parfois donner lieu à des idées suicidaires. Si vous présentez des changements d’humeur et des symptômes dépressifs, sollicitez les conseils de votre médecin dès que possible.
Enfants
Sans objet.
Autres médicaments et OPTIKINZY
Informez votre médecin ou pharmacien si vous prenez, avez récemment pris ou pourriez prendre tout autre médicament. Ceci concerne également les médicaments obtenus sans prescription médicale, y compris les médicaments à base de plantes.
Certains médicaments peuvent avoir une influence sur le taux sanguin de OPTIKINZY et peuvent diminuer la capacité à prévenir une grossesse, ou peuvent entrainer des saignements inattendus. Ils incluent les médicaments utilisés dans le traitement de :
· les infections par le virus du SIDA ou de l’hépatite C (appelés inhibiteurs de la protéase et les inhibiteurs non nucléosidique de la transcriptase inverse tels que ritonavir, nevirapine, efavirenz) ou d’autres d’infections (griseofulvine)
· l’épilepsie (tels que topiramate, phénitoine, carbamazépine, primidone, oxcarbamazepine et felbamate)
· l’hypertension artérielle pulmonaire (bosentan)
· la narcolepsie (modafinil)
· l’anxiété et les difficultés à dormir (sédatifs tels que les barbituriques)
· le millepertuis - un médicament à base de plantes utilisé dans le traitement de la dépression
· OPTIKINZY peut aussi agir sur d’autres médicaments :
· ciclosporine (pour la prévention de rejet de greffe, l’arthrite rhumatoïde ou certains problèmes cutanés)
· lamotrigine (pour l’épilepsie)
· prednisolone (un stéroïde réduisant l’inflammation)
· théophylline (pour l’asthme, les bronchites et l’emphysème)
N’utilisez pas OPTIKINZY si vous avez une hépatite C et que vous prenez des médicaments contenant les associations ombitasvir/paritaprevir/ritonavir et dasabuvir, glécaprevir/pibrentasvir ou sofosbuvir/velpatasvir/voxilaprevir car ces produits pourraient entrainer une augmentation des résultats de paramètres hépatiques des tests sanguins (augmentation des enzymes du foie ALAT).
Votre médecin vous prescrira une autre méthode contraceptive avant le début du traitement par ces médicaments.
OPTIKINZY peut être redémarré environ 2 semaines après la fin de ce traitement (voir la rubrique « N’utilisez pas OPTIKINZY »).
Informez votre médecin avant de prendre OPTIKINZY si vous prenez l’un de ces médicaments. Votre médecin pourrait avoir à changer la quantité de médicament que vous prenez.
Contraceptifs hormonaux combinés et cancer
Cancer du sein
Le cancer du sein est plus fréquent chez les femmes qui prennent un contraceptif oral sans que l'on sache si ce traitement en est la cause. En effet, il est possible que les femmes prenant un contraceptif oral soient examinées plus souvent par leur médecin attentivement. Cela signifie qu’il y a plus de chance que le cancer du sein soit détecté. Cette différence disparaît progressivement après l'arrêt du contraceptif oral. Après 10 ans, le risque est le même que celui des personnes n’ayant jamais pris de contraceptif hormonal combiné.
Cancer du col de l’utérus
Le cancer du col de l’utérus a également été plus souvent trouvé chez les femmes prenant des contraceptifs hormonaux combinés. Cependant, cela peut être dû à d’autres facteurs. Ils incluent un nombre plus grand de partenaires sexuels et de maladies sexuellement transmissibles.
Cancer du foie
Dans de rares cas, des tumeurs du foie qui ne sont pas des cancers ont été trouvé chez des femmes prenant des contraceptifs hormonaux combinés. Encore plus rarement, des tumeurs du foie cancéreuses ont été trouvées. Ceci peut être la cause de saignements à l’intérieur du corps accompagnés de douleurs intenses dans la région de l’estomac.
Si cela se présente pour vous, consultez immédiatement votre médecin.
OPTIKINZY avec des aliments, des boissons et de l’alcool
Il n’est pas attendu d’action de l’alimentation ou des boissons sur l’efficacité de OPTIKINZY.
Grossesse, allaitement et fertilité
Si vous êtes enceinte ou que vous allaitez, si vous pensez être enceinte ou planifiez une grossesse, demandez conseil à votre médecin ou pharmacien avant de prendre ce médicament.
N’utilisez pas OPTIKINZY si vous êtes enceinte. Si vous pensez être enceinte pendant le traitement par OPTIKINZY, faites un test de grossesse pour confirmer que vous êtes enceinte avant d’arrêter de prendre vos comprimés.
Si vous allaitez, votre médecin ou votre infirmière peut vous conseiller de ne pas prendre OPTIKINZY et vous proposer une autre méthode contraceptive. L’allaitement ne vous empêche pas de tomber enceinte.
Conduite de véhicules et utilisation de machines
Il n’y a pas de données suggérant que OPTIKINZY affecte la conduite ou l’utilisation des machines.
Maladies sexuellement transmissibles
OPTIKINZY ne vous protège pas contre les infections sexuellement transmissibles comme le chlamydia ou le SIDA. Seuls les préservatifs peuvent permettre cette action.
OPTIKINZY contient du lactose
L’utilisation de ce médicament est déconseillée chez les patients présentant une intolérance au galactose, un déficit en lactase de Lapp ou un syndrome de malabsorption du glucose ou du galactose (maladie héréditaires rares).
3. COMMENT PRENDRE OPTIKINZY 250 microgrammes/ 35 microgrammes, comprimé ?
Prenez OPTIKINZY chaque jour pendant 28 jours.
Chaque plaquette contient 21 comprimés bleus actifs et 7 comprimés vert clair placebo.
Les comprimés de deux couleurs différentes de OPTIKINZY sont positionnés dans l’ordre de prise. Une plaquette contient 28 comprimés.
Prenez un comprimé de OPTIKINZY tous les jours, si besoin avec un peu d’eau. Vous pouvez prendre les comprimés avec ou sans nourriture, mais vous devez prendre les comprimés tous les jours à peu près à la même heure.
Ne confondez pas les comprimés : prenez un comprimé bleu pendant les 21 premiers jours puis un comprimé vert clair pendant les 7 derniers jours. Vous devez ensuite commencer une nouvelle plaquette immédiatement après (21 comprimés bleus et 7 comprimés vert clair). Il n’y a pas de semaine d’intervalle entre deux plaquettes.
Pendant les 7 jours de prise des comprimés vert clair (les jours placebos), vos règles devraient commencer (appelées hémorragies de privation). Elles commencent en général 2 à 3 jours après la prise du dernier comprimé bleu actif de OPTIKINZY. Une fois que vous avez pris le dernier comprimé vert clair, commencez la plaquette suivante, même si l’hémorragie de privation n’est pas terminée. Vous commencerez donc toujours chaque plaquette le même jour de la semaine et vos règles surviendront à peu près le même jour tous les mois.
Si vous utilisez OPTIKINZY de cette façon, vous êtes protégée d’une grossesse y compris pendant la période de 7 jours où vous prenez des comprimés placebos.
Si vous n’avez pas pris de contraception hormonale au cours du mois précédent :
Commencez OPTIKINZY le premier jour du cycle c'est-à-dire le premier jour des règles. Si vous commencez OPTIKINZY le premier jour des règles, vous êtes immédiatement protégée. Vous pouvez aussi commencer OPTIKINZY entre le 2ème et le 5ème jour de votre cycle, mais alors vous devrez utiliser une autre méthode de contraception, comme les préservatifs, pendant les 7 premiers jours.
Si vous preniez un autre contraceptif hormonal combiné (contraceptif oral combiné, anneau vaginal, dispositif transdermique):
Commencez OPTIKINZY de préférence le lendemain de la prise du dernier comprimé actif du contraceptif oral combiné précédent ou au plus tard le jour suivant la période habituelle d’arrêt des comprimés (ou encore après le dernier comprimé inactif du contraceptif oral combiné précédent). Pour prendre le relais d’un anneau vaginal ou d’un dispositif transdermique, suivez l’avis de votre médecin.
Relais d’une méthode contraceptive contenant un progestatif seul (pilule microdosée, forme injectable, implant ou dispositif intra-utérin contenant un progestatif) :
Vous pouvez prendre le relais de la pilule microdosée le jour que vous souhaitez. Vous pouvez prendre le relais d’un implant ou d’un dispositif intra-utérin le jour du retrait. Vous pouvez prendre le relais d’un contraceptif injectable le jour où la nouvelle injection était prévue). Dans tous ces cas vous devez utiliser une autre méthode de contraception, comme les préservatifs, pendant les 7 premiers jours.
Après une interruption de grossesse :
Demandez conseil à votre médecin.
Après la naissance d’un enfant :
Commencez à prendre OPTIKINZY entre le 21ème et le 28ème jours après l’accouchement. Si vous commencez après le 28ème jour, vous devrez utiliser une autre méthode de contraception, comme les préservatifs, pendant les 7 premiers jours. Toutefois, si vous avez déjà eu des rapports sexuels, il faut écarter toute probabilité de grossesse avant de commencer à utiliser OPTIKINZY ou attendre vos premières règles.
Si vous allaitez ou que vous souhaitez commencer OPTIKINZY après la naissance du bébé
Veuillez lire la rubrique « Allaitement ».
Suivez les indications de votre médecin si vous ne savez pas quand démarrer votre contraception.
Si vous oubliez de prendre OPTIKINZY
Les comprimés vert clair de la 4ème rangée de la plaquette sont des comprimés placebos. Si vous oubliez l’un de ces comprimés, ceci n’a pas d’effet sur l’efficacité de OPTIKINZY. Jetez le comprimé placebo oublié.
Si vous oubliez un comprimé bleu de la 1ère, 2ème ou 3ème rangée de la plaquette, faites comme décrit ci-après :
Si l'oubli est constaté dans les 12 heures qui suivent l'heure habituelle de la prise, l'effet contraceptif n'est pas diminué. Prenez immédiatement le comprimé oublié, et poursuivez le traitement normalement en prenant le comprimé suivant à l'heure habituelle.
Si l'oubli est constaté plus de 12 heures après l'heure habituelle de la prise, il existe un risque de grossesse. Plus le nombre de comprimés oubliés est important, plus le risque de grossesse est important.
Le risque de grossesse est particulièrement important si vous oubliez de prendre des comprimés au début ou à la fin de la plaquette. Dans ce cas, vous devez respecter les recommandations énoncées ci-après:
Oubli de plus d'un comprimé de la plaquette:
Consultez votre médecin.
Oubli d'un comprimé en semaine 1:
Prenez le comprimé oublié dès que vous constatez l'oubli, même si cela implique la prise de deux comprimés en même temps. Prenez les comprimés suivants à l'heure habituelle et utilisez des précautions complémentaires les 7 jours suivants, par exemple, un préservatif. Si des rapports sexuels ont eu lieu au cours des 7 jours précédant l'oubli, il existe un risque de grossesse. Dans ce cas, consultez votre médecin.
Oubli d'un comprimé en semaine 2:
Prenez le comprimé oublié dès que vous constatez l'oubli, même si cela implique la prise de deux comprimés en même temps. Prenez les comprimés suivants à l'heure habituelle. L'efficacité contraceptive n'est pas diminuée, et aucune mesure contraceptive supplémentaire n'est nécessaire.
Oubli d'un comprimé en semaine 3:
Vous pouvez choisir l'une de ces deux possibilités:
1. Prenez le comprimé oublié dès que vous constatez l'oubli, même si cela implique la prise de deux comprimés en même temps. Prenez les comprimés suivants à l'heure habituelle. Au lieu de prendre les comprimés vert clair placebos, jetez les et commencez une nouvelle plaquette.
Il est fort probable que vous ayez vos règles à la fin de la seconde plaquette – lorsque vous prendrez les comprimés vert clair placebos – mais vous pouvez aussi présenter des spottings (gouttes ou taches de sang) ou des saignements entre les règles au cours de la seconde plaquette.
2. Vous pouvez également arrêter immédiatement de prendre les comprimés de la plaquette en cours et passer directement à la période d'arrêt de 7 jours (notez le jour de votre oubli). Si vous voulez commencer une nouvelle plaquette le jour habituel de votre première prise, raccourcissez la période de prise de comprimés placebos à moins de 7 jours.
Si vous suivez correctement l'une ou l'autre de ces deux recommandations, vous êtes protégée d'un risque de grossesse.
· Si vous avez oublié de prendre des comprimés d'une plaquette et n'avez pas eu l'hémorragie de privation (règles) prévue au cours de la semaine normale de prise de comprimés placebos, il se peut que vous soyez enceinte. Vous devez consulter votre médecin avant de commencer la plaquette suivante.
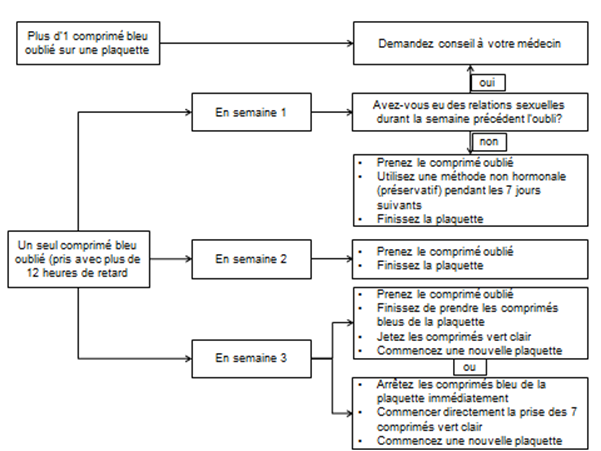
Si vous commencez une nouvelle plaquette en retard, ou faite une semaine « de repos » de plus de huit jours, vous n’êtes plus protégée d’une grossesse. Si vous avez eu des rapports sexuels au cours des 7 jours précédents, consultez votre médecin, votre infirmier(ère) ou votre pharmacien. Vous pourriez avoir besoin d’une contraception d’urgence. Vous devez également utiliser une méthode de protection complémentaire, comme les préservatifs, pendant 7 jours.
Si vous avez perdu un comprimé
Si vous avez perdu un comprimé, prenez un comprimé sur une autre plaquette. Ensuite, finissez la fin de votre plaquette en cours. Vous pouvez conserver l’autre plaquette entamée au cas où vous perdiez un autre comprimé (réserve).
En cas de vomissements ou de diarrhée sévère
Si vous vomissez dans les 3 ou 4 heures qui suivent la prise d’un comprimé ou si vous avez une diarrhée sévère, l’absorption du comprimé ne peut pas être complète. La situation est identique à un oubli de comprimé. Après des vomissements ou une diarrhée, prenez un autre comprimé d’une plaquette de réserve dès que possible et si possible dans les 12 heures qui suivent l’heure habituelle de prise. Si vous ne pouvez pas respecter de délai ou si plus de 12 heures se sont écoulées, les mêmes consignes que celles données pour les oublis de comprimés de plus de 12 heures s’appliquent. Reportez-vous au paragraphe « Si vous oubliez de prendre OPTIKINZY ».
En cas d’absence de règles
Occasionnellement, vous pouvez ne pas avoir de règle. Cela peut vouloir dire que vous êtes enceinte, mais cela est peu probable si vous avez pris correctement les comprimés. Commencez la plaquette suivante comme d’habitude. Si vous pensez que vous avez un risque d’être enceinte (par exemple, si vous avez oublié des comprimés ou pris d’autres médicaments), ou si vous n’avez toujours pas vos règles la fois suivante, faites un test de grossesse.
Si vous êtes enceinte, arrêtez de prendre OPTIKINZY et consultez un médecin.
Si vous avez pris plus de OPTIKINZY que vous n’auriez dû
Il est peu probable que la prise de plus d’un comprimé soit dangereuse, mais vous pouvez vous sentir malade, vomir ou avoir de petits saignements vaginaux. Consultez un médecin si vous présentez ces symptômes.
Si vous voulez retarder vos règles
Si vous voulez retarder vos règles, commencez immédiatement une nouvelle plaquette sans prendre les comprimés placebos vert clair. Vous pouvez continuer ainsi jusqu’à la fin de la deuxième plaquette.
Pendant la prise des comprimés de la deuxième plaquette, des petits saignements ou des spottings peuvent survenir. Commencez ensuite à prendre les comprimés de la plaquette suivante après la période habituelle de 7 comprimés placebos même si vous avez encore des saignements ou des spottings.
Si vous souhaitez être enceinte
Si vous planifiez d’être enceinte, il est préférable d’utiliser une autre méthode de contraception après avoir arrêté OPTIKINZY jusqu’au retour de vos règles. Votre médecin utilise la date de vos dernières règles pour prévoir la date de naissance de votre bébé. Cependant, cela ne sera pas dangereux pour vous ni pour votre bébé si vous tombez enceinte immédiatement après l’arrêt.
Si vous arrêtez de prendre OPTIKINZY
Vous pourriez avoir des saignements irréguliers, de petits saignements ou pas de saignements. Ceci survient habituellement dans les 3 premiers mois et particulièrement si vos règles n’étaient pas régulières avant de commencer à prendre OPTIKINZY. Ne prenez pas une double dose pour compenser une dose oubliée.
Enfants et adolescents
OPTIKINZY ne doit pas être utilisé chez les filles à la puberté n’ayant pas encore eu leurs premières règles.
Si vous avez d’autres questions sur l’utilisation de ce médicament, demandez plus d’informations à votre médecin, à votre pharmacien ou à votre infirmier/ère.
4. QUELS SONT LES EFFETS INDESIRABLES EVENTUELS ?
Il existe une augmentation du risque de caillots sanguins dans les veines (thrombo-embolie veineuse [TEV]) ou dans les artères (thrombo-embolie artérielle [TEA]) chez toutes les femmes qui prennent des contraceptifs hormonaux combinés. Pour plus de précisions sur les différents risques associés à la prise de contraceptifs hormonaux combinés, reportez-vous à la rubrique 2, « Quelles sont les informations à connaître avant d’utiliser OPTIKINZY ».
· caillots sanguins dans une veine ou une artère, par exemple :
o dans une jambe ou un pied (thrombose veineuse profonde, TVP)
o dans un poumon (embolie pulmonaire, EP)
o crise cardiaque
o accident vasculaire cérébral (AVC)
o mini-AVC ou symptômes temporaires de type AVC, connus sous le nom d’accident ischémique transitoire (AIT)
o caillots sanguins dans le foie, l’estomac/l’intestin, les reins ou un œil.
Le risque d’apparition d’un caillot sanguin peut être plus élevé si vous présentez certains autres facteurs qui augmentent ce risque (voir rubrique 2 pour plus d’informations sur les facteurs augmentant le risque de caillots sanguins et les symptômes d’un caillot sanguin).
Très fréquent : concerne plus d’une femme sur 10
· Maux de tête (mais si ceux-ci sont inhabituels ou de longue durée, consulter un médecin le plus rapidement possible)
· Maux de ventre
· Nausée
· Vomissement
· Diarrhée
· Dysménorrhée
· Métrorrhagie
Fréquent : concerne jusqu’à une femme sur 10
· Infections urinaires (douleur au passage de l’urine)
· Infections vaginales comme le muguet
· Réactions allergiques (hypersensibilité)
· Rétention hydrique
· Dépression
· Changements d’humeur
· Sensation de nervosité
· Sensation de vertige
· Difficulté à dormir (insomnie)
· Migraine (mais si celle-ci est inhabituelle ou de longue durée, consulter un médecin le plus rapidement possible)
· Douleur gastro-intestinale
· Flatulence
· Œdème
· Asthénie
· Ballonnement
· Constipation
· Acné
· Rash
· Spasmes musculaires
· Douleur dans les jambes et les bras
· Douleur dans le dos
· Pertes vaginales
· Absence de saignements mensuels (règles)
· Douleur mammaire
· Douleur thoracique
· Gonflement des mains, des chevilles ou des pieds
· Prise de poids
Peu fréquent : concerne jusqu’à une femme sur 100
· Cellules anormales dans le col de l’utérus (identifiées par un frottis)
· Modification de l’appétit
· Fluctuation de poids
· Avoir une sensation de fourmillement ou un engourdissement
· Modification de la vision
· Sécheresse oculaire
· Sensation de votre cœur battre (palpitations)
· Formation de caillots sanguins (thromboses)
· Tension artérielle haute
· Bouffées de chaleur
· Chute de cheveux (alopécie)
· Développement exagéré du système pileux (hirsutisme)
· Picotements (urticaire)
· Démangeaisons de la peau
· Rougeur de la peau
· Changement de la couleur de la peau
· Douleur musculaire
· Problèmes mammaires, tels que :
o Gonflement des seins
o Ecoulement de liquide au bout des seins
· Kystes ovariens (pouvant entrainer des douleurs et un gonflement de l’abdomen, une modification des règles)
· Sécheresse vaginale
· Troubles de la libido
· Syncope
· Paresthésie
· Dyspnée
· Douleur abdominale
Rare : concerne jusqu’à une femme sur 1000
· Modification de l’appétit
· Diminution du désir sexuel
· Sensation d’étourdissement ou de vertige
· Accélération du rythme cardiaque
· Inflammation du pancréas, pouvant causer des douleurs importantes dans l’abdomen et dans le dos (pancréatite)
· Inflammation du foie (hépatite)
Les signes d’une affection hépatique sévère incluent :
o Douleur importante dans le haut de l’abdomen
o Yeux et peau jaunes (jaunisse)
· Sensibilité à la lumière
· Pertes vaginales
· Kyste mammaire
· Evénement thromboembolique veineux
· Evènement thromboembolique artériel
· Hyperhidrose
Fréquence indéterminée : la fréquence ne peut être déterminée à partir des données disponibles
· Tumeur mammaire
Les signes évocateurs d’une tumeur mammaire sont :
o Craquements de la peau
o Modification du téton
o Masse pouvant être vue ou sentie
· Modification des taux de graisses dans le sang (voir les tests sanguins)
· Accident vasculaire cérébral (AVC)
· Attaque
· Sensation d’inconfort avec les lentilles de contact
· Caillots sanguins dans les vaisseaux sanguins vascularisant les yeux (thrombose vasculaire rétinienne)
· Gonflement bosselé, rouge et douloureux des jambes (thrombose veineuse profonde)
· Caillot sanguin dans les poumons à l’origine de douleur dans la poitrine et d’un essoufflement (embolie pulmonaire)
· Réaction allergique sévère entrainant un gonflement du visage ou de la langue (angio-oedème)
· Nodules rouges et grumeleux habituellement vu sur chaque tibia (érythème noueux)
· Sueurs nocturnes
· Diminution de la quantité de lait (en cas d’allaitement)
· Adénome hépatique
· Fibroadénome mammaire
· Dyslipidémie
· Accident cérébrovasculaire
· Convulsion
· Infarctus du myocarde
Effets indésirables graves
Consultez immédiatement votre médecin si vous développez des symptômes d’angioedème, tels qu’un gonflement du visage, de la langue et/ou de la gorge et/ou des difficultés à avaler ou une urticaire avec éventuellement des difficultés à respirer (voir aussi "Avertissements et précautions").
Déclaration des effets secondaires
Si vous ressentez un quelconque effet indésirable, parlez-en à votre médecin, votre pharmacien ou à votre infirmier/ère. Ceci s’applique aussi à tout effet indésirable qui ne serait pas mentionné dans cette notice. Vous pouvez également déclarer les effets indésirables directement via le système national de déclaration : Agence nationale de sécurité du médicament et des produits de santé (ANSM) et réseau des Centres Régionaux de Pharmacovigilance - Site internet: www.signalement.social-sante.gouv.fr
En signalant les effets indésirables, vous contribuez à fournir davantage d’informations sur la sécurité du médicament.
5. COMMENT CONSERVER OPTIKINZY 250 microgrammes/ 35 microgrammes, comprimé ?
Tenir ce médicament hors de la vue et de la portée des enfants.
N’utilisez pas ce médicament après la date de péremption indiquée sur la plaquette et sur la boite. La date de péremption fait référence au dernier jour de ce mois.
Conserver dans l’emballage d’origine afin de le protéger de la lumière.
Ne jetez aucun médicament au tout-à-l’égout. Demandez à votre pharmacien d’éliminer les médicaments que vous n’utilisez plus. Ces mesures contribueront à protéger l’environnement.
6. CONTENU DE L’EMBALLAGE ET AUTRES INFORMATIONS
Comprimés bleus
· Les substances actives sont :
Norgestimate............................................................................................... 250 microgrammes
Ethinylestradiol.............................................................................................. 35 microgrammes
· Les autres composants sont :
Lactose anhydre, lactose monohydrate, povidone K-25, dl-α-tocophérol, cellulose microcristalline, croscarmellose sodique, amidon prégélatinisé (amidon 1500), stéarate de magnésium, laque aluminique de carmin d’indigo (E132).
Comprimés vert clair
· Les substances actives sont :
Sans objet.
· Les autres composants sont :
Lactose anhydre, amidon prégélatinisé, cellulose microcristalline, croscarmellose sodique, oxyde de fer jaune, laque aluminique FD & C bleu n°1, stéarate de magnésium.
Qu’est-ce que OPTIKINZY et contenu de l’emballage extérieur
Comprimé.
Boites de 28, 84, 168, 364 comprimés.
Toutes les présentations peuvent ne pas être commercialisées.
Titulaire de l’autorisation de mise sur le marché
6 RUE COPERNIC
75116 PARIS
Exploitant de l’autorisation de mise sur le marché
LABORATOIRES MAJORELLE
6 RUE COPERNIC
75116 PARIS
579 MESOGEION AVENUE
AGIA PARASKEVI
15343 ATHENES
GRECE
Noms du médicament dans les Etats membres de l'Espace Economique Européen
Ce médicament est autorisé dans les Etats membres de l'Espace Economique Européen sous les noms suivants : Conformément à la réglementation en vigueur.
[À compléter ultérieurement par le titulaire]
La dernière date à laquelle cette notice a été révisée est :
[à compléter ultérieurement par le titulaire]
{mois AAAA}
Sans objet.