Dernière mise à jour le 02/03/2026
RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie
Indications thérapeutiques
Classe pharmacothérapeutique : Autres antipsychotiques - code ATC : N05AX08.
RISPERIDONE TEVA L.P. appartient à un groupe de médicaments appelés « antipsychotiques ».
RISPERIDONE TEVA L.P. est utilisé dans le traitement d’entretien de la schizophrénie, au cours de laquelle vous pouvez voir, entendre ou ressentir des choses qui ne sont pas là, avoir des croyances erronées, ou ressentir une suspicion inhabituelle, ou vous sentir confus.
RISPERIDONE TEVA L.P. est destiné aux patients qui sont actuellement traités par des antipsychotiques oraux (par exemple, comprimés, gélules).
RISPERIDONE TEVA L.P. peut aider à atténuer les symptômes de votre maladie et empêcher vos symptômes de réapparaître.
Présentations
> 1 flacon(s) en verre avec adaptateur(s) pour flacon avec aiguille(s) - 1 seringue(s) préremplie(s) en verre de 2 ml
Code CIP : 34009 302 180 3 7
Déclaration de commercialisation : 04/08/2023
Cette présentation est agréée aux collectivités
- Prix hors honoraire de dispensation : 53,78 €
- Honoraire de dispensation : 1,02 €
- Prix honoraire compris : 54,80 €
- Taux de remboursement :65 %
Service médical rendu (SMR)
Amélioration du service médical rendu (ASMR)
Ce médicament étant un générique, l'ASMR n'a pas été évalué par la commission de la transparence (CT), il est possible de se référer à la /aux spécialité(s) de référence du groupe générique auquel appartient ce médicament (cliquez ici pour aller à la rubrique des groupes génériques)
ANSM - Mis à jour le : 24/03/2022
RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie
2. COMPOSITION QUALITATIVE ET QUANTITATIVE
Rispéridone........................................................................................................................... 50 mg
Pour un flacon
1 mL de suspension reconstituée contient 25 mg de rispéridone.
Pour la liste complète des excipients, voir rubrique 6.1.
Poudre et solvant pour suspension injectable à libération prolongée.
Flacon de poudre :
Poudre fluide blanche à blanc cassé.
Seringue préremplie de solvant pour reconstitution :
Solution aqueuse limpide, incolore, exempte de particules étrangères.
Après reconstitution :
Suspension laiteuse uniforme sans agrégats et/ou corps étrangers.
Osmolalité : 240– 300 mOsm/kg
pH : 7,0 ± 0,5
4.1. Indications thérapeutiques
4.2. Posologie et mode d'administration
Adultes
Dose initiale :
Pour la majorité des patients, la dose recommandée est de 25 mg par voie intramusculaire toutes les deux semaines. Chez les patients traités par une dose fixe de rispéridone par voie orale depuis deux semaines ou plus, le schéma de conversion suivant doit être pris en compte. Les patients traités par une dose inférieure ou égale à 4 mg de rispéridone par voie orale doivent recevoir RISPERIDONE TEVA L.P. 25 mg. Chez les patients traités par des doses orales plus élevées, la dose plus élevée de RISPERIDONE TEVA L.P. 37,5 mg doit être envisagée.
Lorsque les patients ne sont pas actuellement sous traitement par rispéridone par voie orale, la posologie du pré-traitement oral doit être prise en compte dans le choix de la dose initiale I.M.. La dose initiale recommandée est de 25 mg de RISPERIDONE TEVA L.P. toutes les deux semaines. Pour les patients recevant des doses plus élevées de l’antipsychotique oral en cours, la dose plus élevée de RISPERIDONE TEVA L.P. 37,5 mg doit être envisagée.
Une couverture antipsychotique suffisante par la rispéridone par voie orale ou le traitement antipsychotique antérieur doit être assurée du fait d’un délai de latence de trois semaines après la première injection de RISPERIDONE TEVA L.P. (voir rubrique 5.2).
RISPERIDONE TEVA L.P. ne doit pas être utilisé dans les exacerbations aiguës de la schizophrénie sans assurer une couverture antipsychotique suffisante par la rispéridone par voie orale ou l’antipsychotique antérieur pendant la période de latence de trois semaines suivant la première injection de RISPERIDONE TEVA L.P.
Dose d’entretien :
Pour la majorité des patients, la dose recommandée est de 25 mg par voie intramusculaire toutes les deux semaines. Certains patients peuvent bénéficier des doses plus élevées de 37,5 mg ou 50 mg. Un ajustement posologique à une dose supérieure ne doit pas être réalisé plus fréquemment que toutes les 4 semaines. L’effet de cette augmentation de dose ne doit pas être attendu avant un délai de 3 semaines après la première injection à la dose plus élevée. Aucun bénéfice supplémentaire n’a été observé à la dose de 75 mg dans les essais cliniques. Des doses supérieures à 50 mg toutes les 2 semaines ne sont pas recommandées.
Sujets âgés
Aucun ajustement posologique n’est nécessaire. La dose recommandée est de 25 mg par voie intramusculaire toutes les deux semaines. Lorsque les patients ne sont pas actuellement traités par rispéridone par voie orale, la dose recommandée est de 25 mg de RISPERIDONE TEVA L.P. toutes les deux semaines. Pour les patients recevant une dose fixe de rispéridone par voie orale depuis deux semaines ou plus, le schéma de conversion suivant doit être pris en compte. Les patients traités par une dose inférieure ou égale à 4 mg de rispéridone par voie orale doivent recevoir RISPERIDONE TEVA L.P. 25 mg. Chez les patients traités par des doses orales plus élevées, la dose plus élevée de RISPERIDONE TEVA L.P. 37,5 mg doit être envisagée.
Une couverture antipsychotique suffisante doit être assurée pendant la période de latence de trois semaines après la première injection de RISPERIDONE TEVA L.P. (voir rubrique 5.2). Les données cliniques avec la rispéridone sont limitées chez les sujets âgés. RISPERIDONE TEVA L.P. sera utilisé avec prudence chez les sujets âgés.
Insuffisance hépatique et insuffisance rénale
RISPERIDONE TEVA L.P. n’a pas été étudié chez les patients présentant une insuffisance hépatique ou rénale.
En cas de nécessité de traitement par RISPERIDONE TEVA L.P. chez des patients insuffisants hépatiques ou rénaux, une dose initiale de 0,5 mg deux fois par jour de rispéridone par voie orale est recommandée pendant la première semaine. La deuxième semaine, 1 mg deux fois par jour ou 2 mg une fois par jour peuvent être administrés. Lorsqu’une dose orale journalière totale d’au moins 2 mg est bien tolérée, une injection de 25 mg de RISPERIDONE TEVA L.P. peut être administrée toutes les 2 semaines.
Une couverture antipsychotique suffisante doit être assurée pendant la période de latence de trois semaines après la première injection de RISPERIDONE TEVA L.P. (voir rubrique 5.2).
Population pédiatrique
La sécurité et l’efficacité de RISPERIDONE TEVA L.P. chez les enfants âgés de moins de 18 ans n’ont pas été établies. Aucune donnée n'est disponible.
Mode d’administration
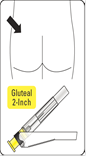
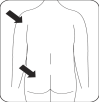
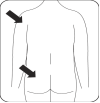
RISPERIDONE TEVA L.P. doit être administré toutes les deux semaines par injection intramusculaire profonde dans le muscle deltoïde ou fessier à l’aide de l’aiguille sécurisée appropriée. Pour une administration dans le muscle deltoïde, utiliser l’aiguille de 25 mm en alternant les injections entre les deux bras. Pour une administration dans le muscle fessier, utiliser l’aiguille de 51 mm en alternant les injections entre les deux muscles fessiers. Ne pas administrer par voie intraveineuse (voir rubriques 4.4 et 6.6).
Pour les instructions de reconstitution du médicament avant administration, voir rubrique 6.6.
Hypersensibilité à la substance active ou à l’un des excipients mentionnés à la rubrique 6.1.
4.4. Mises en garde spéciales et précautions d'emploi
Chez les patients naïfs de rispéridone, il est recommandé d’établir la tolérance avec de la rispéridone par voie orale avant d’instaurer le traitement par RISPERIDONE TEVA L.P. (voir rubrique 4.2).
Sujets âgés déments
RISPERIDONE TEVA L.P. n’a pas été étudié chez les patients âgés déments. Par conséquent, son utilisation n’est pas indiquée chez ce groupe de patients. RISPERIDONE TEVA L.P. n’est pas autorisé dans le traitement des troubles comportementaux liés à la démence.
Augmentation de la mortalité chez les sujets âgés déments
Dans une méta-analyse de 17 essais contrôlés réalisés avec des antipsychotiques atypiques, dont la rispéridone par voie orale, des patients âgés déments traités par des antipsychotiques atypiques ont présenté une augmentation de la mortalité comparativement au placebo. Dans des essais contrôlés versus placebo réalisés avec la rispéridone par voie orale dans cette population, l’incidence de la mortalité était de 4,0 % pour les patients traités par rispéridone comparée à 3,1 % pour les patients traités par placebo. L’odds ratio (intervalle de confiance exact à 95 %) était de 1,21 (0,7 ; 2,1). L’âge moyen (extrêmes) des patients décédés était de 86 ans (extrêmes 67– 100 ans). Les données de deux études observationnelles conduites à grande échelle ont également montré que les personnes âgées démentes traitées par des antipsychotiques conventionnels présentaient un risque de mortalité légèrement augmenté comparativement à celles non traitées. Il n’existe pas de données suffisantes pour donner une estimation sûre de l’ampleur précise de ce risque. La cause de l’augmentation de ce risque n’est pas connue. L’imputabilité de ces résultats d’augmentation de la mortalité dans les études observationnelles au médicament antipsychotique plutôt qu’à certaine(s) caractéristique(s) des patients n’est pas claire.
Utilisation concomitante avec le furosémide
Dans les essais contrôlés versus placebo réalisés avec la rispéridone par voie orale chez des patients âgés déments, une incidence plus élevée de la mortalité a été observée chez les patients traités par furosémide plus rispéridone (7,3 % ; âge moyen 89 ans, extrêmes 75– 97 ans) comparativement aux patients traités par la rispéridone seule (3,1 % ; âge moyen 84 ans, extrêmes 70– 96 ans) ou le furosémide seul (4,1 % ; âge moyen 80 ans, extrêmes 67– 90 ans). L’augmentation de la mortalité chez les patients traités par furosémide plus rispéridone a été observée dans deux des quatre essais cliniques. L’utilisation concomitante de rispéridone avec d’autres diurétiques (principalement des diurétiques thiazidiques administrés à faible dose) n’a pas été associée à des observations similaires.
Aucun mécanisme physiopathologique n’a été identifié pour expliquer cet effet, et aucun motif cohérent de décès n’a été observé. Toutefois, la prudence est nécessaire et le rapport bénéfice/risque de cette association ou d’un traitement concomitant par d’autres diurétiques puissants doit être pris en compte préalablement à toute décision d’utilisation. Il n’a pas été observé d’augmentation de la mortalité chez les patients prenant d’autres diurétiques comme traitement concomitant à la rispéridone. Indépendamment du traitement, la déshydratation est un facteur de risque global de mortalité et doit donc être soigneusement évitée chez les patients âgés déments.
Evénements indésirables cérébrovasculaires (EICV)
Dans des essais cliniques randomisés, contrôlés versus placebo chez les patients déments traités par certains antipsychotiques atypiques, un risque de survenue d’événements indésirables cérébrovasculaires environ 3 fois supérieur a été observé. L’analyse des données combinées de six essais contrôlés versus placebo menés avec la rispéridone, principalement chez des patients âgés (> 65 ans) déments, montre que les EICV (graves et non graves, combinés) sont survenus chez 3,3 % (33/1 009) des patients traités par la rispéridone et chez 1,2 % (8/712) des patients traités par placebo. L’odds ratio (intervalle de confiance exact à 95 %) était de 2,96 (1,34 ; 7,50). Le mécanisme de cette augmentation du risque n’est pas connu. Une augmentation du risque ne peut être exclue pour d’autres antipsychotiques ou d’autres populations de patients. RISPERIDONE TEVA L.P. doit être utilisé avec prudence chez les patients présentant des facteurs de risques d’accident vasculaire cérébral.
Hypotension orthostatique
En raison des propriétés alpha-bloquantes de la rispéridone, une hypotension (orthostatique) peut survenir, principalement à l’instauration du traitement. Une hypotension cliniquement significative a été observée après commercialisation lors de l’utilisation concomitante de rispéridone et d’un traitement antihypertenseur. La rispéridone doit être utilisée avec précaution chez les patients présentant une maladie cardiovasculaire connue (par exemple, insuffisance cardiaque, infarctus du myocarde, anomalies de la conduction, déshydratation, hypovolémie ou maladie cérébrovasculaire). Le rapport bénéfice/risque de la poursuite du traitement par RISPERIDONE TEVA L.P. doit être évalué lorsqu’une hypotension orthostatique cliniquement significative persiste.
Leucopénie, neutropénie et agranulocytose
Des cas de leucopénie, neutropénie et agranulocytose ont été rapportés avec les antipsychotiques, dont RISPERIDONE TEVA L.P.. Une agranulocytose a été très rarement rapportée (< 1/10 000 patients) lors de la surveillance après commercialisation.
Les patients présentant des antécédents cliniquement significatifs d’une faible numération des globules blancs (NGB) ou de leucopénie/neutropénie d’origine médicamenteuse doivent être surveillés pendant les tous premiers mois de traitement et l'arrêt de RISPERIDONE TEVA L.P. doit être envisagé au premier signe d'une baisse cliniquement significative de la NGB, en l'absence d'autres facteurs causaux.
Les patients présentant une neutropénie cliniquement significative doivent être attentivement surveillés afin de dépister une fièvre ou d'autres symptômes ou signes d'infection et traités rapidement si de tels symptômes ou signes apparaissent. Les patients présentant une neutropénie sévère (numération absolue de neutrophiles < 1 x 109/L) doivent arrêter RISPERIDONE TEVA L.P. et leur NGB doit être suivie jusqu'à rétablissement.
Dyskinésie tardive/Symptômes extrapyramidaux (DT/SEP)
Les médicaments qui possèdent des propriétés antagonistes dopaminergiques ont été associés à l’induction de dyskinésie tardive caractérisée par des mouvements rythmiques involontaires, prédominant au niveau de la langue et/ou du visage. La survenue de symptômes extrapyramidaux est un facteur de risque de dyskinésie tardive. Si les signes et symptômes d’une dyskinésie tardive apparaissent, l’arrêt de tous les antipsychotiques doit être envisagé.
La prudence est recommandée chez les patients recevant, de façon concomitante, des psychostimulants (par exemple, méthylphénidate) et de la rispéridone, car des symptômes extrapyramidaux peuvent apparaître lors de l’ajustement de l’un ou des deux médicaments. L’arrêt progressif du traitement stimulant est recommandé (voir rubrique 4.5).
Syndrome malin des neuroleptiques (SMN)
Le syndrome malin des neuroleptiques, caractérisé par une hyperthermie, une rigidité musculaire, une instabilité du système nerveux autonome, une altération de la conscience et une élévation des taux sériques de créatine phosphokinase a été rapporté avec les antipsychotiques. Des signes cliniques supplémentaires peuvent inclure une myoglobinurie (rhabdomyolyse) et une insuffisance rénale aiguë. Dans ce cas, tous les antipsychotiques, dont RISPERIDONE TEVA L.P., doivent être arrêtés.
Maladie de Parkinson et démence à corps de Lewy
Les prescripteurs doivent évaluer le rapport bénéfice/risque lors de la prescription d’antipsychotiques, dont RISPERIDONE TEVA L.P., chez des patients présentant une maladie de Parkinson ou une démence à corps de Lewy. La maladie de Parkinson peut s’aggraver sous rispéridone. Ces deux groupes de patients peuvent présenter une augmentation du risque de survenue d’un syndrome malin des neuroleptiques ainsi qu’une sensibilité accrue aux médicaments antipsychotiques ; ces patients étaient exclus des essais cliniques. Les manifestations de cette sensibilité accrue peuvent inclure une confusion, un trouble de la conscience avec ralentissement de la pensée, une instabilité posturale avec chutes fréquentes, en plus des symptômes extrapyramidaux.
Réactions d’hypersensibilité
Bien que la tolérance de la rispéridone par voie orale doive être établie avant l’instauration d’un traitement par RISPERIDONE TEVA L.P., de rares réactions anaphylactiques ont été rapportées après commercialisation chez des patients ayant déjà toléré la rispéridone par voie orale (voir rubriques 4.2 et 4.8).
Si des réactions d’hypersensibilité surviennent, RISPERIDONE TEVA L.P. doit être arrêté ; des mesures de soutien générales cliniques adéquates doivent être instaurées et le patient doit être surveillé jusqu’à disparition des signes et symptômes (voir rubriques 4.3 et 4.8).
Hyperglycémie et diabète
Une hyperglycémie, un diabète et une exacerbation d’un diabète préexistant ont été rapportés au cours du traitement par RISPERIDONE TEVA L.P. Dans certains cas, une prise de poids antérieure a été rapportée, ce qui peut être un facteur prédisposant. L’association à une acidocétose a été très rarement rapportée et l’association à un coma diabétique rarement rapportée. Une surveillance clinique adéquate est recommandée conformément aux recommandations relatives aux antipsychotiques.
Les symptômes d'hyperglycémie (tels que polydipsie, polyurie, polyphagie et faiblesse) doivent être recherchés chez les patients traités par antipsychotiques atypiques, y compris RISPERIDONE TEVA L.P. Une surveillance régulière doit être effectuée afin de détecter une aggravation de la glycémie chez les patients diabétiques.
Prise de poids
Une prise de poids cliniquement significative a été rapportée avec l’utilisation de RISPERIDONE TEVA L.P. Le poids doit être contrôlé régulièrement.
Hyperprolactinémie
L’hyperprolactinémie est un effet indésirable fréquent du traitement par RISPERIDONE TEVA L.P.. L’évaluation du taux plasmatique de prolactine est recommandée chez les patients présentant des signes d’effets indésirables potentiellement associés à la prolactine (par exemple, gynécomastie, troubles menstruels, anovulation, troubles de la fertilité, diminution de la libido, dysfonctionnement érectile, galactorrhée).
Les études sur cultures de tissus suggèrent que la croissance cellulaire dans les tumeurs du sein chez l’Homme peut être stimulée par la prolactine. Bien qu’une association claire avec l’administration d’antipsychotiques n’ait pas été établie à ce jour dans les études cliniques et épidémiologiques, la prudence est recommandée chez les patients présentant des antécédents médicaux significatifs. RISPERIDONE TEVA L.P. doit être utilisé avec prudence chez les patients présentant des antécédents d’hyperprolactinémie et chez les patients présentant des tumeurs potentiellement prolactine-dépendantes.
Allongement de l’intervalle QT
Un allongement de l’intervalle QT a été très rarement rapporté après commercialisation. Comme avec d’autres antipsychotiques, la prudence est nécessaire lorsque la rispéridone est prescrite à des patients présentant une maladie cardiovasculaire connue, des antécédents familiaux d’allongement de l’intervalle QT, une bradycardie, ou des troubles électrolytiques (hypokaliémie, hypomagnésémie), car ils peuvent augmenter le risque d’effets arythmogènes, ainsi qu’en cas d’utilisation concomitante de médicaments connus pour allonger l’intervalle QT.
Convulsions
RISPERIDONE TEVA L.P. doit être utilisé avec prudence chez les patients présentant des antécédents de convulsions ou d’autres situations cliniques pouvant potentiellement abaisser le seuil épileptogène.
Priapisme
Un priapisme peut survenir au cours du traitement par RISPERIDONE TEVA L.P. du fait de ses propriétés alpha-adrénergiques bloquantes.
Régulation de la température corporelle
Une altération de la capacité corporelle à diminuer la température corporelle centrale a été rapportée avec les médicaments antipsychotiques. La prudence est recommandée en cas de prescription de RISPERIDONE TEVA L.P. à des patients susceptibles d’être exposés à certaines situations pouvant contribuer à une augmentation de la température corporelle centrale ; par exemple, exercice physique intense, exposition à une chaleur extrême, traitement concomitant par des médicaments ayant une activité anticholinergique ou tendance à la déshydratation.
Thromboembolie veineuse
Des cas de thromboembolies veineuses (TEV) ont été rapportés avec les antipsychotiques. Les patients traités par des antipsychotiques présentant souvent des facteurs de risque acquis de TEV, tout facteur de risque potentiel de TEV doit être identifié avant et pendant le traitement par RISPERIDONE TEVA L.P. et des mesures préventives doivent être mises en œuvre.
Syndrome de l’iris hypotonique peropératoire
Un syndrome de l'iris hypotonique peropératoire (SIHP) a été observé au cours d’interventions chirurgicales de la cataracte chez des patients traités par des médicaments antagonistes des récepteurs alpha-1a adrénergiques, y compris RISPERIDONE TEVA L.P. (voir rubrique 4.8).
Le SIHP peut augmenter le risque de complications oculaires pendant et après l'opération. L'utilisation actuelle ou antérieure de médicaments ayant un effet antagoniste des récepteurs alpha-1a adrénergiques doit être portée à la connaissance du chirurgien ophtalmologiste avant l'intervention chirurgicale. Le bénéfice potentiel de l'arrêt du traitement par alpha-1 bloquant avant l’intervention chirurgicale de la cataracte n'a pas été établi et doit être mis en balance avec le risque d'arrêt du traitement antipsychotique.
Effet antiémétique
Un effet antiémétique a été observé au cours des études précliniques réalisées avec la rispéridone. Cet effet, lorsqu’il survient chez l’Homme, peut masquer les signes et les symptômes de surdosage de certains médicaments ou certaines situations cliniques telles qu’une occlusion intestinale, un syndrome de Reye et une tumeur cérébrale.
Insuffisance rénale ou hépatique
Bien que l’administration de rispéridone par voie orale ait été étudiée, RISPERIDONE TEVA L.P. n’a pas été étudié chez les patients insuffisants rénaux ou hépatiques. RISPERIDONE TEVA L.P. doit être administré avec prudence chez ce groupe de patients (voir rubrique 4.2).
Administration
La prudence est nécessaire pour éviter toute injection accidentelle de RISPERIDONE TEVA L.P. dans un vaisseau sanguin.
Excipients
Ce médicament contient moins de 1 mmol (23 mg) de sodium par dose, c.-à-d. qu’il est essentiellement « sans sodium ».
4.5. Interactions avec d'autres médicaments et autres formes d'interactions
Interactions pharmacodynamiques
Médicaments connus pour allonger l'intervalle QT
Comme pour d’autres antipsychotiques, la prudence est recommandée lorsque la rispéridone est prescrite avec des médicaments connus pour allonger l’intervalle QT, tels que les antiarythmiques (par exemple, quinidine, disopyramide, procaïnamide, propafénone, amiodarone, sotalol), les antidépresseurs tricycliques (amitriptyline), les antidépresseurs tétracycliques (maprotiline), certains antihistaminiques, d’autres antipsychotiques, certains antipaludéens (quinine et méfloquine), et certains médicaments entraînant des troubles électrolytiques (hypokaliémie, hypomagnésémie), une bradycardie, ou ceux qui inhibent le métabolisme de la rispéridone. Cette liste est indicative et non exhaustive.
Médicaments agissant au niveau central et alcool
La rispéridone doit être administrée avec prudence en association avec d’autres médicaments agissant au niveau central, en particulier l’alcool, les opiacés, les antihistaminiques et les benzodiazépines, du fait d’une augmentation du risque d’effet sédatif.
Lévodopa et agonistes de la dopamine
RISPERIDONE TEVA L.P. peut antagoniser l’effet de la lévodopa et d’autres agonistes dopaminergiques. Lorsque l’association s’avère nécessaire, en particulier au stade terminal de la maladie de Parkinson, la dose minimale efficace de chaque traitement doit être prescrite.
Médicaments avec effet hypotenseur
Une hypotension cliniquement significative a été observée après commercialisation lors de l’utilisation concomitante de rispéridone et d’un traitement anti-hypertenseur.
Psychostimulants
L’utilisation concomitante de psychostimulants (par exemple, méthylphénidate) avec la rispéridone peut entraîner des symptômes extrapyramidaux lors de l’ajustement de l’un ou des deux traitements (voir rubrique 4.4).
Interactions pharmacocinétiques
La rispéridone est principalement métabolisée par le CYP2D6 et, dans une moindre mesure, par le CYP3A4. La rispéridone et son métabolite actif 9-hydroxy-rispéridone sont des substrats de la P-glycoprotéine (P-gp). Les substances qui modifient l'activité du CYP2D6, ou les substances inhibitrices ou inductrices puissantes de l’activité du CYP3A4 et/ou de la P-gp peuvent influer sur la pharmacocinétique de la fraction antipsychotique active de la rispéridone.
Inhibiteurs puissants du CYP2D6
La co-administration de RISPERIDONE TEVA L.P. avec un inhibiteur puissant du CYP2D6 peut augmenter les concentrations plasmatiques de rispéridone et, à un moindre degré, celles de la fraction antipsychotique active. Des doses plus élevées d'un inhibiteur puissant du CYP2D6 peuvent augmenter la concentration de la fraction antipsychotique active de rispéridone (par exemple, la paroxétine, voir ci-dessous). Il est attendu que d'autres inhibiteurs du CYP2D6 tels que la quinidine, soient susceptibles d'affecter les concentrations plasmatiques de la rispéridone de la même manière. Le médecin doit réévaluer la posologie de RISPERIDONE TEVA L.P. lors d’une instauration ou d’un arrêt de traitement concomitant par paroxétine, quinidine ou un autre inhibiteur puissant du CYP2D6, particulièrement à des doses plus élevées.
Inhibiteurs du CYP3A4 et/ou de la P-gp
La co-administration de RISPERIDONE TEVA L.P. avec un inhibiteur puissant du CYP3A4 et/ou de la P-gp peuvent augmenter considérablement les concentrations plasmatiques de la fraction antipsychotique active de la rispéridone. Le médecin doit réévaluer la posologie de RISPERIDONE TEVA L.P. lors d’une instauration ou d’un arrêt de traitement concomitant par itraconazole ou un autre inhibiteur puissant du CYP3A4 et/ou de la P-gp.
Inducteurs du CYP3A4 et/ou de la P-gp
La co-administration de RISPERIDONE TEVA L.P. avec un inducteur puissant du CYP3A4 et/ou de la P-gp peut diminuer les concentrations plasmatiques de la fraction antipsychotique active de la rispéridone. Le médecin doit réévaluer la posologie de RISPERIDONE TEVA L.P. lors d’une instauration ou d’un arrêt de traitement concomitant par carbamazépine ou un autre inducteur puissant du CYP3A4 et/ou de la P-gp. Les inducteurs du CYP3A4 exercent leur effet de façon dépendante du temps et peuvent prendre au moins 2 semaines pour atteindre l'effet maximal après introduction. À l'inverse, à l'arrêt du traitement, l’induction du CYP3A4 peut prendre au moins 2 semaines à décliner.
Médicaments fortement liés aux protéines
Lorsque RISPERIDONE TEVA L.P. est pris avec des médicaments fortement liés aux protéines, il n'y a aucun déplacement cliniquement pertinent de chacun des médicaments à partir des protéines plasmatiques.
Lors d’une co-administration de médicaments, les informations du produit correspondantes doivent être consultées pour plus d'informations sur la voie de métabolisation et la nécessité éventuelle d'adapter la posologie.
Population pédiatrique
Les études d’interaction n’ont été réalisées que chez l’adulte. La pertinence des résultats de ces études dans la population pédiatrique n’est pas connue.
Exemples
Des exemples de médicaments qui peuvent potentiellement interagir avec la rispéridone ou qui se sont avérés ne pas interagir avec la rispéridone sont listés ci-dessous :
Effet des autres médicaments sur la pharmacocinétique de la rispéridone
Antibiotiques :
· L'érythromycine, un inhibiteur modéré du CYP3A4 et un inhibiteur de la P-gp, ne modifie pas la pharmacocinétique de la rispéridone ni de la fraction antipsychotique active.
· La rifampicine, un inducteur puissant du CYP3A4 et un inducteur de la P-gp, a diminué les concentrations plasmatiques de la fraction antipsychotique active.
Anticholinestérasiques :
· Le donépézil et la galantamine, substrats à la fois des CYP2D6 et CYP3A4, ne montrent pas d’effets cliniquement significatifs sur la pharmacocinétique de la rispéridone et de la fraction antipsychotique active.
Antiépileptiques :
· La carbamazépine, un inducteur puissant du CYP3A4 et un inducteur de la P-gp, diminue les concentrations plasmatiques de la fraction antipsychotique active de la rispéridone. Des effets similaires peuvent être observés, par exemple avec la phénytoïne et le phénobarbital qui sont aussi des inducteurs du CYP3A4 hépatique et de la P-glycoprotéine.
· Le topiramate réduisait modestement la biodisponibilité de la rispéridone, mais pas celle de la fraction antipsychotique active. Cette interaction n’est donc probablement pas cliniquement significative.
Antifongiques :
· L’itraconazole, un inhibiteur puissant du CYP3A4 et un inhibiteur de la P-gp, à la dose de 200 mg/jour augmentait les concentrations plasmatiques de la fraction antipsychotique active d'environ 70 %, à des doses de rispéridone de 2 à 8 mg/jour.
· Le kétoconazole, un inhibiteur puissant du CYP3A4 et un inhibiteur de la P-gp, à la dose de 200 mg/jour augmentait les concentrations plasmatiques de la rispéridone et diminuait les concentrations plasmatiques de 9-hydroxy-rispéridone.
Antipsychotiques :
· Les phénothiazines peuvent augmenter les concentrations plasmatiques de la rispéridone mais pas celles de la fraction antipsychotique active.
Antiviraux :
· Inhibiteurs de la protéase : aucune donnée d’étude formelle n’est disponible ; toutefois, étant donné que le ritonavir est un inhibiteur puissant du CYP3A4 et un faible inhibiteur du CYP2D6, le ritonavir et les inhibiteurs de la protéase boostés par le ritonavir peuvent augmenter potentiellement les concentrations de la fraction antipsychotique active de la rispéridone.
Bêta-bloquants :
· Certains bêta-bloquants peuvent augmenter les concentrations plasmatiques de rispéridone mais pas celles de la fraction antipsychotique active.
Inhibiteurs des canaux calciques :
· Le vérapamil, un inhibiteur modéré du CYP3A4 et un inhibiteur de la P-gp, augmente la concentration plasmatique de la rispéridone et de la fraction antipsychotique active.
Médicaments gastro-intestinaux :
· Antagonistes des récepteurs H2 : la cimétidine et la ranitidine, deux faibles inhibiteurs du CYP2D6 et CYP3A4, augmentaient la biodisponibilité de la rispéridone, mais seulement marginalement celle de la fraction antipsychotique active.
ISRS et antidépresseurs tricycliques :
· La fluoxétine, un inhibiteur puissant du CYP2D6, augmente la concentration plasmatique de la rispéridone, mais à un moindre degré celle de la fraction antipsychotique active.
· La paroxétine, un inhibiteur puissant du CYP2D6, augmente les concentrations plasmatiques de la rispéridone, mais, à des doses allant jusqu'à 20 mg/jour, à un moindre degré celles de la fraction antipsychotique active. Cependant, des doses plus élevées de paroxétine peuvent augmenter les concentrations de la fraction antipsychotique active de la rispéridone.
· Les antidépresseurs tricycliques peuvent augmenter les concentrations plasmatiques de la rispéridone mais pas celles de la fraction antipsychotique active. L’amitriptyline n’a pas d’incidence sur la pharmacocinétique de la rispéridone ou de la fraction antipsychotique active.
· La sertraline, un faible inhibiteur du CYP2D6, et la fluvoxamine, un faible inhibiteur du CYP3A4, à des doses allant jusqu'à 100 mg/jour ne sont pas associés à des modifications cliniquement significatives des concentrations de la fraction antipsychotique active de la rispéridone. Cependant, des doses supérieures à 100 mg/jour de sertraline ou de fluvoxamine peuvent augmenter les concentrations de la fraction antipsychotique active de la rispéridone.
Effet de la rispéridone sur la pharmacocinétique d'autres médicaments
Antiépileptiques :
· La rispéridone n’a pas montré d’effet cliniquement significatif sur la pharmacocinétique du valproate ou du topiramate.
Antipsychotiques :
· L’aripiprazole, substrat du CYP2D6 et du CYP3A4 : la rispéridone en comprimés ou injectable n'a pas eu d’incidence sur la pharmacocinétique de la somme d'aripiprazole et son métabolite actif, le déhydroaripiprazole.
Glucosides digitaliques :
· La rispéridone n’a pas montré d’effet cliniquement significatif sur la pharmacocinétique de la digoxine.
Lithium :
· La rispéridone n’a pas montré d’effet cliniquement significatif sur la pharmacocinétique du lithium.
Utilisation concomitante de rispéridone et de furosémide
· Voir la rubrique 4.4 sur l'augmentation de la mortalité chez les patients âgés atteints de démence recevant, de façon concomitante, du furosémide.
4.6. Fertilité, grossesse et allaitement
Grossesse
Il n’existe pas de données adéquates sur l’utilisation de la rispéridone pendant la grossesse. La rispéridone n’a pas montré d’effets tératogènes au cours des études effectuées chez l’animal mais d’autres types de toxicité sur la reproduction ont été observés (voir rubrique 5.3). Le risque potentiel chez l’Homme n’est pas connu.
Les nouveau-nés exposés aux antipsychotiques (dont RISPERIDONE TEVA L.P.) pendant le troisième trimestre de la grossesse, présentent un risque d’effets indésirables incluant des symptômes extrapyramidaux et/ou des symptômes de sevrage, pouvant varier en termes de sévérité et de durée après l’accouchement. Les effets suivants ont été rapportés : agitation, hypertonie, hypotonie, tremblements, somnolence, détresse respiratoire, trouble de l’alimentation. Par conséquent, les nouveau-nés doivent être étroitement surveillés.
RISPERIDONE TEVA L.P. ne doit pas être utilisé au cours de la grossesse, sauf en cas de nécessité absolue.
Allaitement
Au cours des études menées chez l’animal, la rispéridone et la 9-hydroxy-rispéridone sont excrétées dans le lait. Il a été démontré que la rispéridone et la 9-hydroxy-rispéridone étaient également excrétées dans le lait maternel en faibles quantités. Il n’y a pas de données disponibles concernant les effets indésirables chez le nourrisson allaité. Par conséquent, les avantages de l’allaitement doivent être évalués au regard des risques potentiels pour l’enfant.
Fertilité
Comme avec d'autres médicaments antagonistes des récepteurs dopaminergiques D2, RISPERIDONE TEVA L.P. augmente le taux de prolactine. L'hyperprolactinémie peut inhiber la GnRH hypothalamique, entraînant une diminution de la sécrétion des gonadotrophines pituitaires. Par la suite, cela peut inhiber la fonction de reproduction en altérant la stéroïdogenèse gonadique chez les patients hommes et femmes.
Aucun effet pertinent n’a été observé dans les études non cliniques.
4.7. Effets sur l'aptitude à conduire des véhicules et à utiliser des machines
RISPERIDONE TEVA L.P. a une influence mineure ou modérée sur l’aptitude à conduire et à utiliser des machines due à des effets potentiels sur le système nerveux et la vision (voir rubrique 4.8). Par conséquent, les patients doivent être informés de ne pas conduire ou utiliser de machines jusqu’à ce que leur sensibilité individuelle soit connue.
Les effets indésirables (EI) les plus fréquemment rapportés (fréquence ≥ 1/10) sont : insomnie, anxiété, céphalées, infections des voies respiratoires hautes, parkinsonisme et dépression.
Les effets indésirables apparus dose-dépendants incluaient le parkinsonisme et l’akathisie.
Des réactions graves au site d’injection telles que : nécrose au site d’injection, abcès, cellulite, ulcère cutané, hématome, kyste et nodule ont été rapportées après commercialisation. La fréquence est considérée comme indéterminée (ne peut être estimée sur la base des données disponibles). Des cas isolés ont nécessité une intervention chirurgicale.
Les EI suivants sont tous les EI rapportés avec la rispéridone au cours des essais cliniques et après commercialisation par catégorie de fréquence estimée à partir des essais cliniques portant sur la rispéridone. Les termes et fréquences suivants sont utilisés : très fréquent (≥ 1/10), fréquent (≥ 1/100, < 1/10), peu fréquent (≥ 1/1 000, < 1/100), rare (≥ 1/10 000, < 1/1 000) très rare (< 1/10 000) et fréquence indéterminée (ne peut être estimée sur la base des données disponibles)
Au sein de chaque groupe de fréquence, les effets indésirables sont présentés suivant un ordre décroissant de gravité.
|
Classe de systèmes d’organes |
Effet indésirable |
|
||||
|
Fréquence |
|
|||||
|
Très fréquent |
Fréquent |
Peu fréquent |
Rare |
Très rare |
Fréquence indéterminée |
|
|
Infections et infestations |
infection des voies respiratoires supérieures |
pneumonie, bronchite, sinusite, infection urinaire, grippe |
infection des voies respiratoires, cystite, infection auriculaire, infection oculaire, amygdalite, onychomycose, cellulite, infection, infection localisée, infection virale, acarodermatite, abcès sous-cutané |
|
|
|
|
Affections hématologiques et du système lymphatique |
|
anémie |
diminution de la numération de globules blancs, thrombopénie, diminution de l’hématocrite |
agranulocytosec, neutropénie, augmentation de la numération des éosinophiles |
|
|
|
Affections du système immunitaire |
|
|
hypersensibilité |
réaction anaphylactiquec |
|
|
|
Affections endocriniennes |
|
hyperprolactinémiea |
présence de glucose urinaire |
sécrétion inappropriée de l’hormone antidiurétique |
|
|
|
Troubles du métabolisme et de la nutrition |
|
hyperglycémie, prise de poids, augmentation de l’appétit, perte de poids, diminution de l’appétit |
diabèteb, anorexie, augmentation des triglycérides sanguins, augmentation du cholestérol sanguin |
intoxication à l’eauc, hypoglycémie, hyperinsulinémiec, polydipsie |
acidocétose diabétique |
|
|
Affections psychiatriques |
insomnied, dépression, anxiété |
troubles du sommeil, agitation, diminution de la libido |
manie, état confusionnel, anorgasmie, nervosité, cauchemar |
catatonie, somnambulisme, trouble des conduites alimentaires lié au sommeil, émoussement affectif |
|
|
|
Affections du système nerveux |
parkinsonismed, céphalées |
sédation/ somnolence, akathisied, dystonied, sensation vertigineuse, dyskinésied, tremblements |
dyskinésie tardive, ischémie cérébrale, perte de conscience, convulsiond, syncope, hyperactivité psychomotrice, trouble de l’équilibre, coordination anormale, sensation vertigineuse posturale, perturbation de l’attention, dysarthrie, dysgueusie, hypoesthésie, paresthésie |
syndrome malin des neuroleptiques, troubles cérébro-vasculaires, non réponse aux stimuli, diminution du niveau de conscience, coma diabétique, titubation de la tête |
|
|
|
Affections oculaires |
|
vision trouble |
conjonctivite, sécheresse oculaire, augmentation du larmoiement, hyperémie oculaire |
occlusion de l’artère rétinienne, glaucome, trouble du mouvement oculaire, révulsion oculaire, photophobie, croûtes au bord de la paupière, syndrome de l’iris hypotonique (peropératoire)c |
|
|
|
Affections de l’oreille et du labyrinthe |
|
|
vertige, acouphènes, douleur auriculaire |
|
|
|
|
Affections cardiaques |
|
tachycardie |
fibrillation auriculaire, bloc auriculo-ventriculaire, trouble de la conduction, allongement de l’intervalle QT, bradycardie, électrocardiogramme anormal, palpitations |
arythmie sinusale |
|
|
|
Affections vasculaires |
|
hypotension, hypertension |
hypotension orthostatique |
embolie pulmonaire, thrombose veineuse, bouffée de chaleur |
|
|
|
Affections respiratoires, thoraciques et médiastinales |
|
dyspnée, douleur pharyngolaryngée, toux, congestion nasale |
hyperventilation, congestion de l’appareil respiratoire, sifflements, épistaxis |
syndrome d’apnées du sommeil, pneumonie d’aspiration, congestion pulmonaire, râles, dysphonie, trouble respiratoire |
|
|
|
Affections gastro-intestinales |
|
douleur abdominale, gêne abdominale, vomissements, nausées, constipation, gastro-entérite, diarrhée, dyspepsie, sécheresse buccale, douleur dentaire |
incontinence fécale, dysphagie, flatulence |
pancréatite, occlusion intestinale, gonflement de la langue, fécalome, chéilite |
iléus |
|
|
Affections de la peau et du tissu sous-cutané |
|
rash |
prurit, alopécie, eczéma, sécheresse cutanée, érythème, décoloration de la peau, acné, dermatite séborrhéique |
éruption d’origine médicamenteuse, urticaire, hyperkératose, pellicules, affection cutanée, lésion cutanée |
angiœdème |
Syndrome de Stevens-Johnson/nécrolyse épidermique toxiquec |
|
Affections musculo-squelettiques et systémiques |
|
spasmes musculaires, douleur musculo-squelettique, douleur dorsale, arthralgie |
augmentation de la créatine phosphokinase sanguine, raideur articulaire, tuméfaction articulaire, faiblesse musculaire, douleur cervicale |
rhabdomyolyse, posture anormale |
|
|
|
Affections du rein et des voies urinaires |
|
incontinence urinaire |
pollakiurie, rétention urinaire, dysurie |
|
|
|
|
Affections gravidiques, puerpérales et périnatales |
|
|
|
syndrome de sevrage médicamenteux néonatalc |
|
|
|
Affections des organes de reproduction et du sein |
|
dysfonctionnement érectile, aménorrhée, galactorrhée |
trouble de l’éjaculation, menstruation retardée, trouble menstrueld, gynécomastie, dysfonctionnement sexuel, douleur mammaire, gêne mammaire, écoulement vaginal |
priapismec, engorgement mammaire, accroissement mammaire, écoulement mammaire |
|
|
|
Troubles généraux et anomalies au site d’administration |
|
œdèmed, pyrexie, douleur thoracique, asthénie, fatigue, douleur, réaction au site d’injection |
œdème du visage, frissons, augmentation de la température corporelle, démarche anormale, soif, gêne thoracique, malaise, sensation anormale, indurationc |
hypothermie, diminution de la température corporelle, froideur des extrémités, syndrome de sevrage médicamenteux, gêne |
|
|
|
Affections hépatobiliaires |
|
augmentation des transaminases, augmentation des gamma-glutamyl-transférases |
augmentation des enzymes hépatiques |
ictère |
|
|
|
Lésions, intoxications et complications liées aux procédures |
|
chute |
douleur liée aux procédures |
|
|
|
a Une hyperprolactinémie peut, dans certains cas, conduire à une gynécomastie, des troubles menstruels, une aménorrhée, une anovulation, une galactorrhée, des troubles de la fertilité, une diminution de la libido, un dysfonctionnement érectile.
b Dans les essais contrôlés versus placebo, un diabète a été rapporté chez 0,18 % des sujets traités par la rispéridone comparé à un taux de 0,11 % dans le groupe placebo. L’incidence globale de tous les essais cliniques était de 0,43 % chez tous les sujets traités par la rispéridone.
c Non observé lors des études cliniques portant sur la rispéridone mais observé dans l’environnement post commercialisation avec la rispéridone.
d Le trouble extrapyramidal peut inclure : parkinsonisme (hypersécrétion salivaire, rigidité musculo-squelettique, parkinsonisme, salivation, phénomène de la roue dentée, bradykinésie, hypokinésie, faciès figé, secousse musculaire, akinésie, rigidité de la nuque, rigidité musculaire, démarche parkinsonienne et réflexe palpébral anormal, tremblement parkinsonien de repos), akathisie (akathisie, impatiences, hyperkinésie et syndrome des jambes sans repos), tremblement, dyskinésie (dyskinésie, secousse musculaire, choréoathétose, athétose et myoclonie), dystonie. La dystonie inclut dystonie, hypertonie, torticolis, contractions musculaires involontaires, contracture musculaire, blépharospasme, révulsion oculaire, paralysie de la langue, spasme facial, laryngospasme, myotonie, opisthotonos, spasme oropharyngé, pleurothotonos, spasme de la langue et trismus. Il est à noter qu’un spectre plus large de symptômes est inclus, n’ayant pas nécessairement une origine extrapyramidale. L’insomnie inclut : insomnie initiale, insomnie du milieu de la nuit. La convulsion inclut crise de grand mal. Le trouble menstruel inclut : menstruation irrégulière, oligoménorrhée. L’œdème inclut : œdème généralisé, œdème périphérique, œdème qui prend le godet.
Effets indésirables observés avec les formulations à base de palipéridone
La palipéridone est le métabolite actif de la rispéridone ; par conséquent, les profils des effets indésirables de ces composés (incluant les deux formulations orale et injectable) s’appliquent l’un à l’autre. En plus des effets indésirables ci-dessus, les effets indésirables suivants ont été observés lors de l’utilisation de produits à base de palipéridone et peuvent être attendus avec RISPERIDONE TEVA L.P..
Affections cardiaques
Syndrome de tachycardie orthostatique posturale
Réaction anaphylactique
De rares cas de réaction anaphylactique après l’injection de RISPERIDONE TEVA L.P. ont été rapportés après commercialisation chez les patients ayant déjà toléré la rispéridone par voie orale (voir rubrique 4.4).
Effets de classe
Comme pour d’autres antipsychotiques, de très rares cas d’allongement du QT ont été rapportés après commercialisation avec la rispéridone. Les autres effets cardiaques de classe rapportés avec les antipsychotiques qui allongent l’intervalle QT incluent arythmie ventriculaire, fibrillation ventriculaire, tachycardie ventriculaire, mort subite, arrêt cardiaque et torsades de pointes.
Thromboembolie veineuse
Des cas de thromboembolies veineuses, y compris des cas d’embolies pulmonaires ainsi que de thromboses veineuses profondes, ont été rapportés avec les antipsychotiques (fréquence indéterminée).
Prise de poids
Dans une étude de 12 semaines, en double aveugle, contrôlée versus placebo, 9 % des patients traités par rispéridone, comparé à 6 % de patients traités par le placebo, ont présenté une prise de poids ≥ 7 % en fin d’étude. Dans une étude d’un an en ouvert avec la rispéridone, les modifications de poids chez des patients individuels ont été généralement de ± 7 % par rapport à l’état initial, 25 % ont présenté une prise de poids ≥ 7 %.
Déclaration des effets indésirables suspectés
La déclaration des effets indésirables suspectés après autorisation du médicament est importante. Elle permet une surveillance continue du rapport bénéfice/risque du médicament. Les professionnels de santé déclarent tout effet indésirable suspecté via le système national de déclaration : Agence nationale de sécurité du médicament et des produits de santé (ANSM) et réseau des Centres Régionaux de Pharmacovigilance - Site internet : www.signalement-sante.gouv.fr.
Bien que le risque de surdosage soit moins important avec une forme parentérale qu’avec des médicaments administrés par voie orale, les informations relatives à la forme orale sont présentées ci-dessous.
Symptômes
En général, les signes et symptômes rapportés sont ceux résultant d’une exacerbation des effets pharmacologiques connus de la rispéridone. Ils incluent somnolence et sédation, tachycardie et hypotension, et symptômes extrapyramidaux. Au cours de surdosages, un allongement de l’intervalle QT et des convulsions ont été rapportés. Des torsades de pointes ont été rapportées dans le cadre de surdosage associant la rispéridone par voie orale et la paroxétine.
En cas de surdosage aigu, l’implication possible de plusieurs médicaments doit être prise en compte.
Traitement
Etablir et maintenir l'accès aux voies aériennes et assurer une oxygénation et une ventilation adéquates. La surveillance cardiovasculaire doit commencer immédiatement et doit inclure un suivi électrocardiographique continu afin de détecter d’éventuelles arythmies.
Il n'existe pas d'antidote spécifique à la rispéridone. Des mesures de soutien appropriées doivent donc être mises en œuvre. L'hypotension et le collapsus circulatoire doivent être traités par des mesures appropriées telles que l’administration de solutés de remplissage et/ou d'agents sympathomimétiques. En cas d'apparition de symptômes extrapyramidaux sévères, un médicament anticholinergique doit être administré. Une supervision et un suivi médical étroits doivent être poursuivis jusqu’au rétablissement du patient.
5. PROPRIETES PHARMACOLOGIQUES
5.1. Propriétés pharmacodynamiques
Classe pharmacothérapeutique : Autres antipsychotiques, code ATC : N05AX08.
Mécanisme d’action
La rispéridone est un antagoniste monoaminergique sélectif possédant des propriétés uniques. Elle a une forte affinité pour les récepteurs sérotoninergiques 5-HT2 et dopaminergiques D2. La rispéridone se lie également aux récepteurs alpha-1 adrénergiques et, à un moindre degré, aux récepteurs histaminergiques H1 et alpha-2 adrénergiques. La rispéridone n’a pas d’affinité pour les récepteurs cholinergiques. Bien que la rispéridone soit un puissant antagoniste D2, qui est considéré comme responsable de l’effet bénéfique sur les symptômes positifs de la schizophrénie, elle diminue moins la motricité et entraîne moins de catalepsie que les antipsychotiques conventionnels. L’équilibre entre l’antagonisme sérotoninergique et l’antagonisme dopaminergique peut diminuer la susceptibilité aux effets extrapyramidaux et élargit l’effet thérapeutique aux symptômes négatifs et affectifs de la schizophrénie.
Efficacité clinique
L’efficacité de la suspension de rispéridone à libération prolongée (25 mg et 50 mg) dans le traitement des troubles psychotiques (schizophrénie/troubles schizo-affectifs) a été établie dans une étude de 12 semaines, contrôlée versus placebo, chez des patients adultes psychotiques hospitalisés et ambulatoires ayant un diagnostic de schizophrénie répondant aux critères DSM-IV.
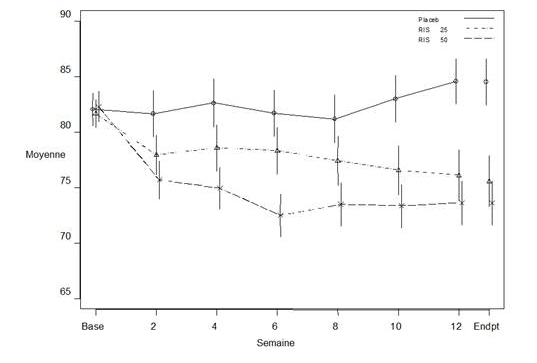
Dans une étude contrôlée de 12 semaines, réalisée chez des patients stables présentant une schizophrénie, l’efficacité de la suspension de rispéridone à libération prolongée a été similaire à celle de la formulation orale en comprimé. L’efficacité et la tolérance à long terme (50 semaines) de la suspension de rispéridone à libération prolongée ont également été étudiées dans une étude en ouvert chez des patients psychotiques stables hospitalisés et ambulatoires répondant aux critères DSM-IV de la schizophrénie ou de troubles schizo-affectifs. L’efficacité de la suspension de rispéridone à libération prolongée a été maintenue dans le temps (figure 1).
Figure 1. Score moyen total PANSS en fonction du temps (LOCF) chez des patients schizophrènes.
![]()
5.2. Propriétés pharmacocinétiques
Absorption
L’absorption de la rispéridone est complète après administration de la suspension de rispéridone à libération prolongée.
Après injection intramusculaire unique de la suspension de rispéridone à libération prolongée, le profil de libération correspond à une faible libération initiale de rispéridone (< 1 % de la dose), suivie d’une période de latence de 3 semaines. La phase de libération principale débute à partir de la 3e semaine, se poursuit pendant 4 à 6 semaines, et se termine à la 7e semaine. Une couverture antipsychotique orale doit donc être assurée pendant les 3 premières semaines du traitement par la suspension de rispéridone à libération prolongée (voir rubrique 4.2).
L’association du profil de libération et du schéma posologique (injection intramusculaire toutes les deux semaines) aboutit au maintien prolongé de concentrations thérapeutiques plasmatiques. Les concentrations plasmatiques sont stables pendant 4 à 6 semaines après la dernière injection de la suspension de rispéridone à libération prolongée.
Après injections intramusculaires répétées de 25 mg ou 50 mg de suspension de rispéridone à libération prolongée toutes les deux semaines, les concentrations médianes de la fraction active à la vallée et au pic fluctuent entre 9,9-19,2 ng/mL et 17,9-45,5 ng/mL, respectivement. Aucune accumulation de rispéridone n’a été observée au cours d’une administration prolongée (12 mois) chez des patients recevant des injections de 25-50 mg toutes les deux semaines.
Les études décrites ci-dessus ont été réalisées par injection intramusculaire dans le muscle fessier. Les injections intramusculaires dans le muscle fessier ou deltoïde sont bioéquivalentes à doses identiques et, de ce fait, interchangeables.
Distribution
La rispéridone se distribue rapidement. Le volume de distribution est de 1– 2 L/kg. Dans le plasma, la rispéridone est liée à l’albumine et à l’alpha-1 glycoprotéine acide. La liaison aux protéines plasmatiques de la rispéridone est de 90 % ; celle du métabolite actif, la 9-hydroxy-rispéridone, est de 77 %.
Biotransformation et élimination
La rispéridone est métabolisée par le CYP2D6 en 9-hydroxy-rispéridone dont l’activité pharmacologique est similaire à celle de la rispéridone. L’ensemble rispéridone plus 9-hydroxy-rispéridone constitue la fraction antipsychotique active. Le CYP2D6 est soumis au polymorphisme génétique. Les métaboliseurs rapides du CYP2D6 métabolisent rapidement la rispéridone en 9-hydroxy-rispéridone, alors que les métaboliseurs lents du CYP2D6 la métabolisent beaucoup plus lentement. Bien que les métaboliseurs rapides aient des concentrations plus faibles en rispéridone et plus élevées en 9-hydroxy-rispéridone que les métaboliseurs lents, la pharmacocinétique de l’ensemble rispéridone et 9-hydroxy-rispéridone (c’est-à-dire de la fraction antipsychotique active), après administrations uniques et réitérées, est similaire chez les métaboliseurs rapides et lents du CYP2D6.
Une autre voie métabolique de la rispéridone est la N-déalkylation. Les études in vitro sur microsomes de foies humains ont montré que la rispéridone à des concentrations plasmatiques cliniquement significatives n’inhibe pas de manière substantielle le métabolisme des médicaments métabolisés par les isoenzymes du cytochrome P450, incluant le CYP1A2, le CYP2A6, le CYP2C8/9/10, le CYP2D6, le CYP2E1, le CYP3A4, et le CYP3A5. Une semaine après administration orale de rispéridone, 70 % de la dose est excrétée dans les urines et 14 % dans les fèces. Dans les urines, la rispéridone plus la 9-hydroxy-rispéridone représentent 35-45 % de la dose administrée par voie orale. Le reste correspond à des métabolites inactifs. La phase d’élimination est terminée 7 à 8 semaines après la dernière injection de la suspension de rispéridone à libération prolongée.
Linéarité
La pharmacocinétique de la rispéridone est linéaire dans l’intervalle de doses comprises entre 25 et 50 mg, injectées toutes les 2 semaines.
Sujet âgé, insuffisant hépatique et insuffisant rénal
Une étude pharmacocinétique après administration unique de rispéridone par voie orale a montré des concentrations plasmatiques de la fraction antipsychotique active en moyenne 43 % plus élevées, une demi-vie 38 % plus longue et une diminution de 30 % de la clairance de la fraction antipsychotique active chez le sujet âgé.
Chez les adultes présentant une altération modérée de la fonction rénale, la clairance de la fraction active était d’environ 48 % de la clairance des jeunes adultes sains (tranche d’âge : 25– 35 ans). Chez les adultes présentant une altération sévère de la fonction rénale, la clairance de la fraction active était d’environ 31 % de la clairance des jeunes adultes sains. La demi-vie de la fraction active était de 16,7 heures chez les jeunes adultes, de 24,9 heures chez les adultes présentant une altération modérée de la fonction rénale (soit environ 1,5 fois plus longtemps que chez les jeunes adultes), et de 28,8 heures chez ceux présentant une altération sévère de la fonction rénale (soit environ 1,7 fois plus longtemps que chez les jeunes adultes). Les concentrations plasmatiques de rispéridone sont normales chez les patients insuffisants hépatiques, mais la fraction libre moyenne de la rispéridone dans le plasma est augmentée de 37,1 %.
La clairance orale et la demi-vie d’élimination de la rispéridone et de sa fraction active chez les adultes présentant une insuffisance hépatique modérée ou sévère n’étaient pas significativement différentes par rapport à ces mêmes paramètres chez les jeunes adultes sains.
Relations pharmacocinétique/pharmacodynamique
Il n’a pas été observé de relation entre les concentrations plasmatiques de la fraction antipsychotique active et les variations des scores de la PANSS totale (Positive and Negative Syndrome Scale) et de l’ESRS total (Extrapyramidal Symptom Rating Scale) au cours des visites d’évaluation dans aucune des études de phase III au cours desquelles l’efficacité et la tolérance ont été évaluées.
Sexe, origine ethnique et tabagisme
Une analyse de pharmacocinétique de population a révélé l’absence d’effet apparent du sexe, de l’origine ethnique ou du tabagisme sur la pharmacocinétique de la rispéridone ou de la fraction antipsychotique active.
5.3. Données de sécurité préclinique
De façon comparable aux études de toxicité (sub)chronique réalisées avec la rispéridone par voie orale chez le rat et le chien, les effets principaux du traitement par suspension de rispéridone à libération prolongée (jusqu’à 12 mois par administration intramusculaire) sont une stimulation de la glande mammaire médiée par la prolactine, des modifications du tractus génital mâle et femelle, et des effets sur le système nerveux central (SNC), dus à l’activité pharmacodynamique de la rispéridone. Dans une étude de toxicité chez de jeunes rats traités par la rispéridone par voie orale, une augmentation de la mortalité chez les petits et un retard du développement physique ont été observés. Dans une étude de 40 semaines chez de jeunes chiens traités par la rispéridone par voie orale, la maturation sexuelle a été retardée. D’après l’ASC, la croissance des os longs chez les chiens n’a pas été affectée lors d’une exposition 3,6 fois supérieure à la dose orale humaine maximale utilisée chez l’adolescent (1,5 mg/jour) ; alors que des effets sur les os longs et la maturation sexuelle ont été observés lors d’une exposition 15 fois supérieure à la dose orale humaine maximale utilisée chez l’adolescent.
La rispéridone n’est pas tératogène chez le rat et le lapin. Au cours des études de reproduction chez le rat avec la rispéridone, des effets indésirables ont été observés sur le comportement lors de l’accouplement des parents et sur le poids de naissance et la survie de la progéniture. Chez le rat, une exposition intrautérine à la rispéridone a été associée à des déficits cognitifs à l’âge adulte. D’autres antagonistes dopaminergiques, lorsqu’ils ont été administrés à des animaux gravides, ont entraîné des effets délétères sur les capacités de développement moteur et d’apprentissage de la progéniture.
L’administration de la suspension de rispéridone à libération prolongée pendant 12 à 24 mois à des rats mâles et femelles a produit une ostéodystrophie à la dose de 40 mg/kg/2 semaines. Chez le rat, l’effet dose pour l’ostéodystrophie correspondait, sur une base exprimée en mg/m2, à 8 fois la dose maximale recommandée chez l’Homme et était associée à 2 fois l’exposition plasmatique maximale attendue à la dose maximale recommandée chez l’Homme. Aucune ostéodystrophie n’a été observée chez le chien traité pendant 12 mois par injection de rispéridone à des doses allant jusqu’à 20 mg/kg/2 semaines. Cette dose correspond à une exposition plasmatique allant jusqu’à 14 fois la dose maximale recommandée chez l’Homme.
Aucun potentiel génotoxique n’a été mis en évidence.
Comme attendu pour un puissant antagoniste dopaminergique D2, au cours des études de cancérogenèse orale chez le rat et la souris, des augmentations des adénomes hypophysaires (souris), des adénomes du pancréas endocrine (rat), et des adénomes des glandes mammaires (chez les deux espèces) ont été observées.
Au cours d’une étude de cancérogenèse intramusculaire avec la suspension de rispéridone à libération prolongée chez le rat Wistar (Hannover) (doses de 5 et 40 mg/kg/2 semaines), une augmentation de l’incidence des tumeurs du pancréas endocrine, de l’hypophyse et de la surrénale a été observée à la dose de 40 mg/kg, tandis que des tumeurs de la glande mammaire ont été observées aux doses de 5 et 40 mg/kg. Ces tumeurs observées après administration orale et intramusculaire peuvent être dues à une prolongation de l’antagonisme D2 et une hyperprolactinémie. Les études sur culture de tissus suggèrent que la croissance cellulaire pourrait être stimulée par la prolactine dans les tumeurs du sein chez l’Homme. Une hypercalcémie, suspectée d’avoir pu contribuer à l’augmentation de l’incidence des adénomes de la surrénale chez des rats traités par suspension de rispéridone à libération prolongée, a été retrouvée dans les deux groupes de doses. Il n’existe pas de données suggérant que l’hypercalcémie soit susceptible d’entraîner la survenue de phéochromocytomes chez l’Homme.
Des adénomes des tubules rénaux ont également été observés chez des rats mâles traités par suspension de rispéridone à libération prolongée à la dose de 40 mg/kg/2 semaines. Aucune tumeur rénale n’a été observée dans le groupe à faible dose, le groupe NaCl 0,9 %, ou le groupe contrôle avec le solvant des microsphères. Le mécanisme sous-jacent à la survenue des tumeurs rénales chez les rats Wistar (Hannover) traités par suspension de rispéridone à libération prolongée est inconnu. Une augmentation de l’incidence des tumeurs rénales liées au traitement n’a pas été retrouvée dans les études de cancérogenèse après administration orale de rispéridone chez le rat Wistar (Wiga) ou la souris Swiss. Les études réalisées pour évaluer les différences inter-souches en termes de profil tumoral suggèrent que la souche Wistar (Hannover) utilisée dans l’étude de cancérogenèse diffère de façon substantielle de la souche Wistar (Wiga) utilisée dans l’étude de cancérogenèse par voie orale en termes de modifications rénales non-néoplasiques liées à l’âge spontanées, d’augmentations de la prolactinémie, et de modifications rénales liées à la rispéridone.
Il n’existe pas de données suggérant la survenue de modifications rénales chez le chien traité au long terme par suspension de rispéridone à libération prolongée.
La signification de l’ostéodystrophie, des tumeurs médiées par la prolactine et des modifications rénales présumées spécifiques d’une souche de rat est inconnue en termes de risque pour l’Homme.
Des phénomènes d’irritation locale au site d’injection ont été observés chez le chien et le rat après administration de fortes doses de suspension de rispéridone à libération prolongée. Dans une étude de cancérogenèse de 24 mois chez le rat, aucune augmentation de l’incidence des tumeurs au site d’injection n’a été observée dans les groupes véhicule ou traitement actif.
In vitro et in vivo, les modèles animaux montrent que des doses élevées de rispéridone peuvent entraîner un allongement de l’intervalle QT, qui a été associé à une augmentation théorique du risque de survenue de torsade de pointes chez les patients.
Poudre pour suspension injectable
Poly-(D,L-lactide-co-glycolide).
Solvant
Polysorbate 20, carmellose sodique, hydrogénophosphate disodique dihydraté, acide citrique, chlorure de sodium, hydroxyde de sodium, eau pour préparations injectables.
36 mois entre 2 °C et 8 °C.
Après reconstitution : la stabilité physico-chimique a été démontrée pendant 24 heures à 25 °C.
D’un point de vue microbiologique, le produit doit être utilisé immédiatement. S’il n’est pas utilisé immédiatement, les durées et conditions de conservation après reconstitution et avant utilisation relèvent de la responsabilité de l’utilisateur et ne devraient normalement pas dépasser 6 heures à 25 °C, sauf si la reconstitution a été réalisée dans des conditions aseptiques contrôlées et validées.
6.4. Précautions particulières de conservation
Conserver la boîte entière au réfrigérateur (entre 2 °C et 8 °C).
Si la conservation au réfrigérateur n’est pas possible, RISPERIDONE TEVA L.P. peut être conservé, avant administration, à une température ne dépassant pas 25 °C pendant une durée maximale de 7 jours.
A conserver dans l’emballage d’origine, à l’abri de la lumière.
Pour les conditions de conservation du médicament après reconstitution, voir la rubrique 6.3.
6.5. Nature et contenu de l'emballage extérieur
Chaque conditionnement contient les composants suivants, conditionnés dans un plateau en plastique :
· un flacon en verre transparent muni d’un bouchon en caoutchouc chlorobutyle gris, scellé par un capuchon rabattable en aluminium bleu, contenant de la poudre pour suspension injectable ;
· une seringue en verre transparent préremplie munie d’un embout et d’un bouchon-piston en caoutchouc bromobutyle gris contenant 2 mL de solvant ;
· un adaptateur pour flacon ;
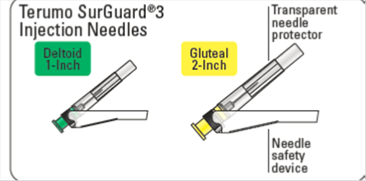
· deux aiguilles Terumo SurGuard®3 pour injection intramusculaire : une aiguille sécurisée 21G UTW de 1 pouce (0,8 mm x 25 mm) avec dispositif de protection de l'aiguille pour administration dans le muscle deltoïde et une aiguille sécurisée 20G TW de 2 pouces (0,9 mm x 51 mm) avec dispositif de protection de l'aiguille pour administration dans le muscle fessier.
RISPERIDONE TEVA L.P. est disponible en boîtes contenant 1, 2 ou 5 conditionnements.
Toutes les présentations peuvent ne pas être commercialisées.
6.6. Précautions particulières d’élimination et de manipulation
Information importante
RISPERIDONE TEVA L.P. nécessite une attention particulière aux étapes des « Instructions d’utilisation » afin de garantir une administration réussie.
Utiliser les composants fournis
Les composants de ce conditionnement sont spécifiquement conçus pour être utilisés avec RISPERIDONE TEVA L.P.. RISPERIDONE TEVA L.P. doit être reconstitué uniquement dans le solvant fourni dans le conditionnement.
Ne remplacer AUCUN élément du conditionnement.
Ne pas conserver la suspension après reconstitution.
Administrer la dose dès que possible après reconstitution afin d'éviter une sédimentation de la suspension.
Dosage requis
La totalité du contenu du flacon doit être administrée afin de garantir que la dose prévue de RISPERIDONE TEVA L.P. est délivrée.
 |
Ne pas réutiliser
Les dispositifs médicaux nécessitent des caractéristiques matérielles spécifiques pour fonctionner comme prévu. Ces caractéristiques ont été vérifiées pour un usage unique seulement. Toute tentative visant à retraiter le dispositif pour une réutilisation ultérieure peut nuire à l'intégrité du dispositif ou entraîner une altération de sa performance.
Contenu du conditionnement
Embout![]()



Fessier 2 pouces (51 mm) Deltoïde 1 pouce (25 mm) Dispositif de sécurité de l’aiguille Protecteur d’aiguille transparent Aiguilles Terumo SurGuard®-3 pour injection Microsphères Capsule colorée Flacon
|
Etape 1 |
Assemblage des composants |
||
|
Sortir le conditionnement |
Assembler l’adaptateur pour flacon au flacon |
||
|
|
|
|
|
|
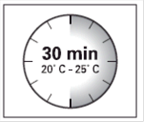
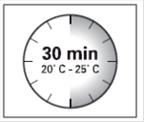
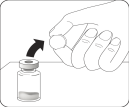
Attendre 30 minutes Sortir 1 conditionnement du réfrigérateur et laisser reposer à température ambiante pendant au moins 30 minutes avant la reconstitution. Ne pas réchauffer par un autre moyen. |
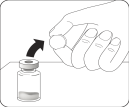
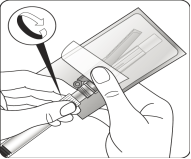
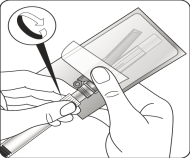
Retirer la capsule du flacon Retirer la capsule colorée du flacon. Nettoyer le dessus du bouchon gris avec un tampon imbibé d’alcool. Laisser sécher à l’air libre. Ne pas retirer le bouchon en caoutchouc gris. |
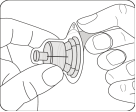
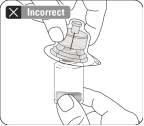
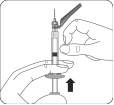
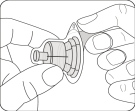
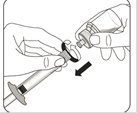
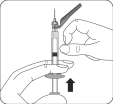
Préparer l'adaptateur pour flacon Ouvrir l’emballage de l’adaptateur et sortir l’adaptateur pour flacon en le tenant entre l’embout luer blanc et la collerette Ne toucher la pointe de l’adaptateur ou à l’embout de connexion luer à aucun moment. Cela entraînerait une contamination. |
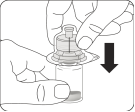
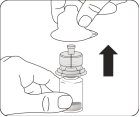
Assembler l’adaptateur au flacon Placer le flacon sur une surface dure et tenir la base du flacon. Centrer l'adaptateur sur le bouchon en caoutchouc gris. Enfoncer l'adaptateur pour flacon au travers du bouchon du flacon d’un mouvement vif vers le bas jusqu’à ce que vous entendiez le déclic indiquant que l’adaptateur est bien en place. Ne pas placer l'adaptateur pour flacon avec un angle, autrement le solvant pourrait fuir au moment du transfert dans le flacon. |
|
Assembler la seringue préremplie à l’adaptateur pour flacon |
|||||||
|
|
|
|
|
||||
|
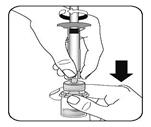
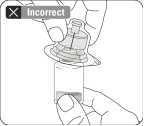
Retirer l’adaptateur de l’emballage stérile uniquement lorsque vous êtes prêt à retirer le capuchon blanc de la seringue préremplie. Garder le flacon à la verticale afin d'éviter une fuite. Tenir la base du flacon et nettoyer l’embout de connexion à la seringue (rond bleu) de l’adaptateur pour falcon avec un tampon imbibé d’alcool et laisser sécher avant de fixer la seringue sur l’adaptateur pour flacon. Ne pas agiter. Ne pas toucher l'ouverture Luer se trouvant sur l'adaptateur pour flacon. Cela entraînerait une contamination. |
Utiliser la bonne prise Tenir la seringue par l’anneau blanc au niveau de l'embout. Ne pas tenir la seringue par le corps en verre durant l'assemblage.
|
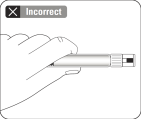
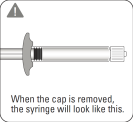
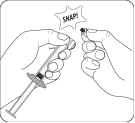
Retirer le capuchon En tenant l’anneau blanc, casser net le capuchon blanc. Ne pas dévisser ou couper le capuchon blanc. Ne pas toucher l'embout de la seringue. Cela entraînerait une contamination. Lorsque le capuchon est retiré, la seringue ressemble à cela Le capuchon cassé peut être jeté. |
Connecter la seringue à l'adaptateur pour flacon Tenir l'adaptateur par la collerette pour le maintenir fixe. Tenir la seringue par l’anneau blanc puis insérer l'embout dans l'ouverture Luer de l'adaptateur pour flacon. Ne pas tenir le corps en verre de la seringue. Cela peut entraîner une désolidarisation ou un détachement de l’anneau blanc. Fixer la seringue à l'adaptateur pour flacon en la vissant fermement dans le sens des aiguilles d'une montre jusqu'à ce qu'elle soit bien ajustée. Ne pas trop serrer. Un serrage excessif peut casser l'embout de la seringue. |
||||
|
Etape 2 |
Reconstituer les microsphères |
||||
|
|
|
|
|
||
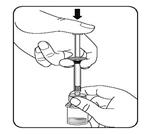
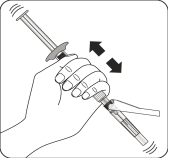
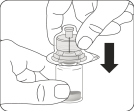
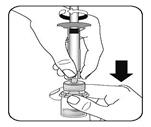
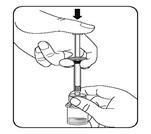
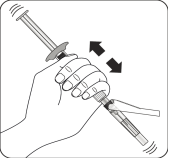
|
Injecter le solvant Injecter la totalité du solvant de la seringue dans le flacon Le contenu du flacon est alors sous pression. Maintenir le piston vers le bas avec le pouce.
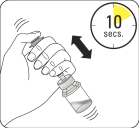
|
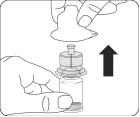
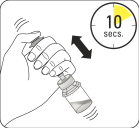
Mettre en suspension les microsphères dans le solvant Tout en maintenant le piston enfoncé, agiter vigoureusement pendant au moins 10 secondes, comme illustré. Vérifier la suspension. Lorsqu'elle a été agitée correctement, la suspension apparaît uniforme, épaisse et de couleur laiteuse. Les microsphères seront visibles dans le liquide. Procéder immédiatement à la prochaine étape afin que la suspension ne sédimente pas. |
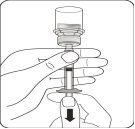
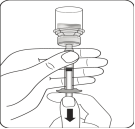
Transférer la suspension dans la seringue Retourner complètement le flacon. Tirer lentement le piston vers le bas pour prélever l’intégralité du contenu du flacon dans la seringue. |
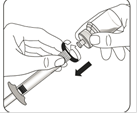
Retirer l'adaptateur pour flacon Tenir la seringue par l’anneau blanc et la dévisser de l'adaptateur pour flacon. Jeter le flacon et l'adaptateur de manière appropriée. |
||
|
Etape 3 |
Fixer l’aiguille |
|||||
|
Deltoïde 1 pouce (25 mm) Fessier 2 pouces (51 mm) |
|
|
||||
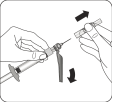
|
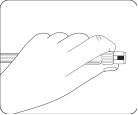
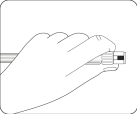
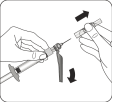
Sélectionner l'aiguille adéquate Choisir l'aiguille selon la localisation de l'injection (fessier ou deltoïde). |
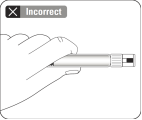
Fixer l'aiguille Ouvrir à moitié le film de la plaquette et utiliser la base de l'aiguille pour la saisir, comme illustré. En tenant l’anneau blanc de la seringue, fixer la seringue à la connexion Luer de l'aiguille en la tournant fermement dans le sens des aiguilles d'une montre jusqu'à ce qu'elle soit bien ajustée. Ne pas toucher l'ouverture Luer de l'aiguille. Cela entraînerait une contamination. |
Remise en suspension des microsphères Retirer entièrement le film de la plaquette. Juste avant l’injection, agiter de nouveau vigoureusement la seringue, car quelques sédiments se seront déposés. |
||||
|
Etape 4 |
Injecter la dose |
|||||
|
|
|
|
Après
|
|
||
|
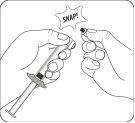
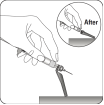
Retirer le protecteur d’aiguille transparent Repousser le dispositif de sécurité de l’aiguille vers la seringue, comme illustré. Puis tenir la seringue par l’anneau blanc et retirer soigneusement le protecteur d’aiguille transparent en tirant dans l’axe de l’aiguille. Ne pas tourner le protecteur d’aiguille transparent, car cela risque de désolidariser la connexion Luer. |
Retirer les bulles d'air Tenir la seringue vers le haut et tapoter doucement afin de faire remonter les éventuelles bulles d'air. Enfoncer lentement et avec précaution le piston vers le haut pour faire sortir l'air. |
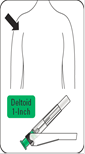
Injecter Injecter immédiatement la totalité du contenu de la seringue en intramusculaire (IM) dans le muscle fessier ou deltoïde du patient. L'injection dans le muscle fessier doit être faite dans le quadrant supéro-externe de la fesse. Ne pas administrer par voie intraveineuse. |
Sécuriser l'aiguille dans le dispositif de sécurité D’une main, placer le dispositif de sécurité de l'aiguille à un angle de 45 degrés sur une surface dure et plane. Appuyer fermement et rapidement vers le bas jusqu'à ce que l'aiguille soit complétement insérée dans le dispositif de sécurité. Eviter toute blessure avec une aiguille : Ne pas utiliser les deux mains. Ne pas enlever intentionnellement ou manipuler brutalement le dispositif de sécurité de l'aiguille. Ne pas essayer de redresser l'aiguille ou de mettre en place le dispositif de sécurité si l'aiguille est courbée ou endommagée. |
Jeter les aiguilles de manière appropriée Vérifier que le dispositif de sécurité de l’aiguille est correctement enclenché. Jeter l’ensemble dans un conteneur approuvé pour l’élimination des objets pointus. Jeter également l’autre aiguille inutilisée fournie dans le conditionnement. |
||
7. TITULAIRE DE L’AUTORISATION DE MISE SUR LE MARCHE
100-110 ESPLANADE DU GENERAL DE GAULLE
92931 PARIS LA DEFENSE CEDEX
8. NUMERO(S) D’AUTORISATION DE MISE SUR LE MARCHE
9. DATE DE PREMIERE AUTORISATION/DE RENOUVELLEMENT DE L’AUTORISATION
[à compléter ultérieurement par le titulaire]
10. DATE DE MISE A JOUR DU TEXTE
[à compléter ultérieurement par le titulaire]
Sans objet.
12. INSTRUCTIONS POUR LA PREPARATION DES RADIOPHARMACEUTIQUES
Liste I
Informations importantes
Les informations importantes disponibles pour ce médicament sont les suivantes :
- Rappel des médicaments injectables Palipéridone LP (Biogaran), Rispéridone LP et Octréotide LP (Téva) sans impact sur la couverture des besoins qui est assurée
- Point de situation sur l'approvisionnement en médicaments psychotropes en France au 8 janvier 2026
- Point de situation sur l'approvisionnement en médicaments psychotropes en France au 6 novembre 2025
- Point de situation sur l'approvisionnement en médicaments psychotropes en France au 9 octobre 2025
- Fortes tensions d'approvisionnement en rispéridone injectable : privilégiez le relais de traitement par palipéridone injectable
ANSM - Mis à jour le : 24/03/2022
Rispéridone
· Gardez cette notice. Vous pourriez avoir besoin de la relire.
· Si vous avez d’autres questions, interrogez votre médecin ou votre pharmacien.
· Ce médicament vous a été personnellement prescrit. Ne le donnez pas à d’autres personnes. Il pourrait leur être nocif, même si les signes de leur maladie sont identiques aux vôtres.
· Si vous ressentez un quelconque effet indésirable, parlez-en à votre médecin ou votre pharmacien. Ceci s’applique aussi à tout effet indésirable qui ne serait pas mentionné dans cette notice. Voir rubrique 4.
1. Qu'est-ce que RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie et dans quels cas est-il utilisé ?
2. Quelles sont les informations à connaître avant d’utiliser RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie ?
3. Comment utiliser RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie ?
4. Quels sont les effets indésirables éventuels ?
5. Comment conserver RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie ?
6. Contenu de l’emballage et autres informations.
1. QU’EST-CE QUE RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie ET DANS QUELS CAS EST-IL UTILISE ?
Classe pharmacothérapeutique : Autres antipsychotiques - code ATC : N05AX08.
RISPERIDONE TEVA L.P. appartient à un groupe de médicaments appelés « antipsychotiques ».
RISPERIDONE TEVA L.P. est utilisé dans le traitement d’entretien de la schizophrénie, au cours de laquelle vous pouvez voir, entendre ou ressentir des choses qui ne sont pas là, avoir des croyances erronées, ou ressentir une suspicion inhabituelle, ou vous sentir confus.
RISPERIDONE TEVA L.P. est destiné aux patients qui sont actuellement traités par des antipsychotiques oraux (par exemple, comprimés, gélules).
RISPERIDONE TEVA L.P. peut aider à atténuer les symptômes de votre maladie et empêcher vos symptômes de réapparaître.
2. QUELLES SONT LES INFORMATIONS A CONNAITRE AVANT D’UTILISER RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie ?
· si vous êtes allergique à la rispéridone ou à l’un des autres composants contenus dans ce médicament, mentionnés dans la rubrique 6.
Avertissements et précautions
· Si vous n’avez jamais pris de rispéridone, quelle que soit la forme d’administration, vous devrez commencer par la rispéridone par voie orale avant de commencer le traitement par RISPERIDONE TEVA L.P..
Adressez-vous à votre médecin ou pharmacien avant d’utiliser RISPERIDONE TEVA L.P. si :
· Vous avez un problème cardiaque. Les exemples incluent un rythme cardiaque irrégulier ou si vous êtes sujet à une tension artérielle basse ou si vous utilisez des médicaments pour votre tension artérielle. RISPERIDONE TEVA L.P. peut entraîner une baisse de la tension artérielle. Votre dose pourra nécessiter une adaptation.
· Vous avez connaissance de tout facteur qui pourrait favoriser la survenue d’un accident vasculaire cérébral, tel qu’une tension artérielle élevée, un trouble cardiovasculaire ou des troubles de la circulation au niveau du cerveau.
· Vous avez déjà présenté des mouvements involontaires de la langue, de la bouche et du visage.
· Vous avez déjà eu des symptômes incluant une température élevée, une raideur musculaire, une transpiration, ou un état de conscience diminué (également connu comme le syndrome malin des neuroleptiques).
· Vous avez une maladie de Parkinson ou une démence.
· Vous savez que vous avez eu, par le passé, un faible taux de globules blancs (qui peut ou non avoir été causé par d'autres médicaments).
· Vous êtes diabétique.
· Vous êtes épileptique.
· Vous êtes un homme et avez déjà eu une érection prolongée ou douloureuse.
· Vous avez des difficultés à contrôler votre température corporelle ou une température élevée.
· Vous avez des problèmes rénaux.
· Vous avez des problèmes hépatiques.
· Vous avez un niveau anormalement élevé d’hormone prolactine dans votre sang ou une tumeur, potentiellement liée à la prolactine.
· Vous ou quelqu’un de votre famille avez des antécédents de formation de caillots sanguins, car la prise de ce type de médicament a été associée à la formation de caillots sanguins.
Si vous n’êtes pas certain que ce qui précède s’applique à vous, parlez-en à votre médecin ou à votre pharmacien avant d’utiliser RISPERIDONE TEVA L.P..
Puisqu’un taux dangereusement faible d'un certain type de globules blancs nécessaires pour lutter contre les infections dans votre sang a été très rarement observé chez les patients utilisant RISPERIDONE TEVA L.P., votre médecin peut vérifier votre numération de globules blancs.
Même si vous avez précédemment toléré la rispéridone par voie orale, de rares réactions allergiques peuvent survenir après avoir reçu des injections de RISPERIDONE TEVA L.P.. Demandez immédiatement une aide médicale si vous ressentez une éruption cutanée, un gonflement de la gorge, des démangeaisons ou des difficultés à respirer, ces signes pouvant être liés à une réaction allergique grave.
RISPERIDONE TEVA L.P. peut entraîner une prise de poids. Une prise de poids importante peut nuire à votre santé. Votre médecin doit régulièrement mesurer votre poids.
Puisqu’un diabète ou une détérioration d’un diabète préexistant ont été observés avec les patients prenant de la rispéridone, votre médecin doit vérifier les signes d’un taux élevé de sucre dans le sang. Chez les patients ayant un diabète préexistant, le glucose présent dans le sang doit être régulièrement contrôlé.
RISPERIDONE TEVA L.P. augmente fréquemment le taux d’une hormone appelée « prolactine » dans le sang. Ceci peut causer des effets indésirables tels que des troubles menstruels ou des problèmes de fertilité chez les femmes, un gonflement des seins chez les hommes (voir « Quels sont les effets indésirables éventuels ? »). Si ces effets indésirables apparaissent, l’évaluation du taux de prolactine dans le sang est recommandée.
Pendant une opération des yeux pour une nébulosité du cristallin (cataracte), la pupille (le cercle noir au centre de votre œil) peut ne pas se dilater correctement. De même, l’iris (la partie colorée de l’œil) peut devenir flasque pendant l'intervention et ceci pourrait entrainer une lésion oculaire. Si vous devez être opéré des yeux, assurez-vous d’informer votre ophtalmologiste que vous utilisez actuellement ce médicament.
Sujets âgés déments
RISPERIDONE TEVA L.P. ne doit pas être utilisé chez les personnes âgées démentes.
Un traitement médical doit être immédiatement mis en place si vous, ou votre soignant, constatez une modification soudaine de votre état mental ou une soudaine faiblesse ou insensibilité au niveau du visage, des bras ou des jambes, en particulier d’un seul côté, ou une élocution confuse, même pendant une période de temps courte. Ceci peut être le signe d’un accident vasculaire cérébral.
Problèmes de reins ou de foie
Bien que la rispéridone par voie orale ait été étudiée, RISPERIDONE TEVA L.P. n’a pas été étudié chez les patients présentant des problèmes de reins ou de foie. RISPERIDONE TEVA L.P. doit être administré avec précaution dans ce groupe de patients.
Autres médicaments et RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie
Informez votre médecin ou pharmacien si vous prenez, avez récemment pris ou pourriez prendre tout autre médicament.
Il est particulièrement important de parler avec votre médecin ou votre pharmacien si vous prenez l’un des produits suivants
· Médicaments agissant au niveau de votre cerveau pour vous aider à vous calmer (benzodiazépines) ou certains médicaments de la douleur (opiacés), médicaments contre l’allergie (certains antihistaminiques), la rispéridone pouvant augmenter l’effet sédatif de tous ces médicaments.
· Médicaments pouvant modifier l’activité électrique de votre cœur, tels que les médicaments contre le paludisme, les problèmes de rythme cardiaque, les allergies (antihistaminiques), certains antidépresseurs ou d’autres médicaments contre les problèmes mentaux.
· Médicaments entraînant un ralentissement des battements du cœur.
· Médicaments entraînant une baisse du potassium dans le sang (par exemple, certains diurétiques).
· Médicaments de la maladie de Parkinson (par exemple, lévodopa).
· Médicaments augmentant l’activité du système nerveux central (psychostimulants, tels que le méthylphénidate).
· Médicaments traitant la tension artérielle augmentée. RISPERIDONE TEVA L.P. peut diminuer la tension artérielle.
· Comprimés facilitant l’élimination des urines (diurétiques) utilisés dans les problèmes cardiaques ou les gonflements de certaines parties de votre corps dus à une accumulation de quantités trop importantes de liquide (par exemple, furosémide ou chlorothiazide). RISPERIDONE TEVA L.P. pris seul ou avec du furosémide peut entraîner une augmentation du risque d’accident vasculaire cérébral ou de décès chez les personnes âgées démentes.
Les médicaments suivants peuvent diminuer l’effet de la rispéridone
· Rifampicine (un médicament utilisé pour traiter certaines infections).
· Carbamazépine, phénytoïne (médicaments contre l’épilepsie).
· Phénobarbital.
Si vous commencez ou arrêtez un traitement avec ces médicaments, vous pourriez avoir besoin d’une dose différente de rispéridone.
Les médicaments suivants peuvent augmenter l’effet de la rispéridone
· Quinidine (utilisée dans certains types de maladie du cœur).
· Antidépresseurs tels que paroxétine, fluoxétine, antidépresseurs tricycliques.
· Médicaments appelés bêta-bloquants (utilisés pour traiter une tension artérielle élevée).
· Phénothiazines (telles que des médicaments utilisés dans le traitement des psychoses ou pour calmer).
· Cimétidine, ranitidine (bloquant l’acidité de l’estomac).
· Itraconazole et kétoconazole (médicaments pour le traitement des infections fongiques).
· Certains médicaments utilisés dans le traitement du VIH/SIDA, comme le ritonavir.
· Vérapamil, un médicament utilisé pour traiter l'hypertension artérielle et/ou une anomalie du rythme cardiaque.
· Sertraline et fluvoxamine, médicaments utilisés pour traiter la dépression et d’autres troubles psychiatriques.
Si vous commencez ou arrêtez un traitement avec ces médicaments, vous pourriez avoir besoin d’une dose différente de rispéridone.
Si vous n’êtes pas certain que ce qui précède s’applique à vous, parlez-en à votre médecin ou à votre pharmacien avant d’utiliser RISPERIDONE TEVA L.P..
RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie avec des aliments, boissons et de l’alcool
Vous devez éviter de boire de l’alcool pendant le traitement par RISPERIDONE TEVA L.P..
Grossesse, allaitement et fertilité
· Si vous êtes enceinte ou que vous allaitez, si vous pensez être enceinte ou planifiez une grossesse, demandez conseil à votre médecin ou pharmacien avant d’utiliser ce médicament. Votre médecin décidera si vous pouvez l’utiliser.
· Les symptômes suivants peuvent apparaître chez les nouveau-nés dont les mères ont utilisé RISPERIDONE TEVA L.P. durant le dernier trimestre (les trois derniers mois de leur grossesse) : tremblements, raideur et/ou faiblesse musculaire, endormissement, agitation, problèmes de respiration et difficultés à s’alimenter. Si votre bébé développe l’un de ces symptômes, vous devez contacter votre médecin.
· RISPERIDONE TEVA L.P. peut augmenter votre taux d'une hormone appelée « prolactine » qui peut avoir un impact sur la fertilité (voir Quels sont les effets indésirables éventuels ?).
Conduite de véhicules et utilisation de machines
Des sensations de vertige, une fatigue et des problèmes de vision peuvent survenir au cours du traitement par RISPERIDONE TEVA L.P.. Vous ne devez pas conduire ou utiliser des machines avant d’en avoir parlé avec votre médecin.
RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie contient du sodium
Ce médicament contient moins de 1 mmol (23 mg) de sodium par dose, c’est-à-dire qu’il est essentiellement « sans sodium ».
3. COMMENT UTILISER RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie ?
RISPERIDONE TEVA L.P. est administré en injection intramusculaire soit dans le bras, soit dans le muscle fessier toutes les deux semaines par un professionnel de santé. Les injections se feront alternativement entre le côté droit et le côté gauche et ne doivent pas être réalisées par voie intraveineuse.
La dose recommandée est la suivante :
Adultes
Dose initiale
Si votre dose initiale journalière de rispéridone par voie orale (par exemple, comprimés) était de 4 mg ou moins pendant les deux dernières semaines, votre dose initiale doit être de 25 mg de RISPERIDONE TEVA L.P..
Si votre dose initiale journalière de rispéridone par voie orale (par exemple, comprimés) était supérieure à 4 mg pendant les deux dernières semaines, vous pourrez recevoir une dose initiale de 37,5 mg de RISPERIDONE TEVA L.P..
Si vous êtes actuellement traité par d’autres antipsychotiques oraux que la rispéridone, votre dose initiale dépendra de votre traitement actuel. Votre médecin choisira RISPERIDONE TEVA L.P. 25 mg ou 37,5 mg.
Votre médecin décidera de la dose de RISPERIDONE TEVA L.P. adaptée pour vous.
Dose d’entretien
· La dose habituelle est d’une injection de 25 mg toutes les deux semaines.
· Une dose plus élevée de 37,5 mg ou 50 mg peut également être nécessaire. Votre médecin vous indiquera la dose de RISPERIDONE TEVA L.P. la mieux adaptée pour vous.
· Votre médecin pourra vous prescrire de la rispéridone par voie orale pendant les trois premières semaines suivant votre première injection.
Si vous avez reçu plus de RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie que vous n’auriez dû
· Les personnes qui ont reçu plus de RISPERIDONE TEVA L.P. qu’elles n’auraient dû ont présenté les symptômes suivants : somnolence, fatigue, mouvements anormaux du corps, difficultés à se tenir debout et à marcher, sensation de vertige due à une tension artérielle basse et battements anormaux du cœur. Des cas de troubles de la conduction électrique du cœur et des convulsions ont été rapportés.
· Consultez immédiatement un médecin.
Si vous oubliez d’utiliser RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie
Si vous arrêtez d’utiliser RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie
Vous perdrez les effets de ce médicament. Vous ne devez pas arrêter ce médicament sans que votre médecin vous ait dit de le faire car vos symptômes peuvent réapparaître. Assurez-vous de ne pas manquer vos rendez-vous prévus pour vos injections toutes les deux semaines. Si vous ne pouvez maintenir votre rendez-vous, contactez immédiatement votre médecin pour discuter d’une autre date à laquelle vous pourrez venir faire votre injection.
Si vous avez d’autres questions sur l’utilisation de ce médicament, demandez plus d’informations à votre médecin ou à votre pharmacien.
Utilisation chez les enfants et les adolescents
RISPERIDONE TEVA L.P. n’est pas destiné aux personnes de moins de 18 ans.4. QUELS SONT LES EFFETS INDESIRABLES EVENTUELS ?
Informez immédiatement votre médecin si vous présentez l’un des effets indésirables peu fréquents suivants (pouvant affecter jusqu’à 1 personne sur 100) :
· Vous avez une démence et présentez un changement soudain de votre état mental ou une soudaine faiblesse ou engourdissement du visage, des bras ou des jambes, surtout d’un côté, ou des troubles de l’élocution, même pendant une courte période de temps. Ceux-ci peuvent être les signes d’un accident vasculaire cérébral.
· Vous présentez une dyskinésie tardive (mouvements saccadés ou secousses que vous ne pouvez pas contrôler au niveau de votre visage, langue, ou d'autres parties de votre corps). Informez immédiatement votre médecin si vous présentez des mouvements rythmiques involontaires de la langue, de la bouche et du visage. L’arrêt de RISPERIDONE TEVA L.P. peut être nécessaire.
Informez immédiatement votre médecin si vous présentez l’un des effets indésirables rares suivants (pouvant affecter jusqu’à 1 personne sur 1 000) :
· Vous présentez des caillots sanguins veineux, particulièrement au niveau des jambes (les symptômes incluent gonflement, douleur et rougeur au niveau des jambes), qui peuvent se déplacer via les vaisseaux sanguins jusqu’aux poumons et provoquer une douleur dans la poitrine et une difficulté à respirer. Si vous ressentez l’un de ces symptômes, consultez un médecin immédiatement.
· Vous présentez de la fièvre, une raideur musculaire, des sueurs ou une baisse du niveau de conscience (un trouble appelé « syndrome malin des neuroleptiques »). Un traitement médical immédiat peut être nécessaire.
· Vous êtes un homme et présentez une érection prolongée ou douloureuse. C’est ce que l’on appelle priapisme. Un traitement médical immédiat peut être nécessaire.
· Vous présentez une réaction allergique sévère caractérisée par de la fièvre, un gonflement de la bouche, du visage, des lèvres ou de la langue, un essoufflement, des démangeaisons, une éruption cutanée ou une chute de la tension artérielle. Même si vous avez précédemment toléré la rispéridone par voie orale, de rares réactions allergiques peuvent survenir après avoir reçu des injections de RISPERIDONE TEVA L.P..
Les autres effets indésirables suivants peuvent également survenir :
Effets indésirables très fréquents (pouvant affecter plus de 1 personne sur 10)
· Symptômes du rhume.
· Difficultés à s’endormir ou à rester endormi.
· Dépression, anxiété.
· Parkinsonisme : cet état peut inclure des mouvements lents ou altérés, une sensation de raideur ou de crampe musculaire (rendant vos mouvements saccadés), et parfois même une sensation de mouvements « gelés », qui redémarrent ensuite. D'autres signes de parkinsonisme incluent une marche traînante et lente, un tremblement au repos, une augmentation de la salive et/ou de la bave, et une perte d'expression du visage.
· Maux de tête.
Effets indésirables fréquents (pouvant affecter jusqu’à 1 personne sur 10) :
· Pneumonie, infection thoracique (bronchite), sinusite.
· Infection urinaire, syndrome grippal, anémie.
· Augmentation du taux d'une hormone appelée « prolactine » retrouvée grâce à un test sanguin (pouvant ou non causer des symptômes). Les symptômes d’un taux élevé de prolactine apparaissent peu fréquemment et peuvent inclure, chez les hommes, un gonflement des seins, une difficulté à avoir ou maintenir une érection, une diminution du désir sexuel ou d'autres troubles sexuels. Chez les femmes, une gêne mammaire, un écoulement de lait au niveau des seins, une absence des règles, ou d’autres problèmes avec vos cycles menstruels, ou des problèmes de fertilité.
· Taux de sucre dans le sang élevé, prise de poids, augmentation de l’appétit, perte de poids, diminution de l’appétit.
· Trouble du sommeil, irritabilité, diminution du désir sexuel, agitation, sensation d’être endormi ou moins alerte.
· Dystonie. C’est un état impliquant une contraction involontaire lente ou soutenue des muscles. Bien que n'importe quelle partie du corps puisse être touchée (et puisse entraîner une posture anormale), la dystonie affecte souvent les muscles du visage, y compris des mouvements anormaux des yeux, de la bouche, de la langue ou de la mâchoire.
· Sensation vertigineuse.
· Dyskinésie. C’est un état impliquant des mouvements musculaires involontaires, et pouvant inclure des mouvements répétitifs, spastiques ou tordus, ou des secousses.
· Tremblements (secousses).
· Vision floue.
· Rythme cardiaque rapide.
· Hypotension, douleur abdominale, hypertension.
· Essoufflement, maux de gorge, toux, nez bouché.
· Douleur abdominale, gêne abdominale, vomissements, nausées, infection de l’estomac ou des intestins, constipation, diarrhée, indigestion, sécheresse buccale, mal de dent.
· Eruption cutanée.
· Spasmes musculaires, douleur osseuse ou musculaire, douleur dorsale, douleur articulaire.
· Incontinence urinaire (émission involontaire d’urines).
· Dysfonctionnement érectile.
· Absence de règles.
· Ecoulement de lait au niveau des seins.
· Gonflement du corps, des bras ou des jambes, fièvre, faiblesse, fatigue (épuisement).
· Douleur.
· Réaction au site d’injection, incluant démangeaisons, douleur ou gonflement.
· Augmentation des transaminases hépatiques dans votre sang, augmentation des GGT (une enzyme hépatique appelée gamma-glutamyltransférase) dans votre sang.
· Chute.
Effets indésirables peu fréquents (pouvant affecter jusqu’à 1 personne sur 100) :
· Infection des voies respiratoires, infection de la vessie, infection de l’oreille, infection de l’œil, infection des amygdales, infection fongique des ongles, infection cutanée, infection, infection limitée à une seule zone de la peau ou à une partie du corps, infection virale, inflammation cutanée causée par des acariens, abcès sous la peau.
· Diminution du nombre de globules blancs, diminution des plaquettes (cellules sanguines qui vous aident à arrêter les saignements), diminution des globules rouges.
· Réaction allergique.
· Sucre dans les urines, diabète ou aggravation du diabète.
· Perte d’appétit entraînant malnutrition et faible poids corporel.
· Taux élevé de triglycérides sanguin (un type de graisse), augmentation du cholestérol dans votre sang.
· Humeur exaltée (manie), confusion, incapacité à atteindre l’orgasme, nervosité, cauchemars.
· Perte de conscience, convulsions (crises), évanouissement.
· Besoin impératif de bouger des parties de votre corps, trouble de l’équilibre, anomalie de la coordination, sensation vertigineuse lors du passage à la position debout, perturbation de l’attention, problème d’élocution, perte ou altération du goût, sensation de la peau à la douleur et au toucher diminuée, sensation de picotement, de piqûre, ou engourdissement de la peau.
· Infection de l’œil ou « œil rose », sécheresse oculaire, augmentation des larmes, rougeur des yeux.
· Sensation de tournoiement (vertige), bourdonnement dans les oreilles, douleur de l’oreille.
· Fibrillation auriculaire (rythme cardiaque anormal), interruption de la conduction entre les parties supérieure et inférieure du cœur, conduction électrique anormale du cœur, allongement de l’intervalle QT de votre cœur, ralentissement du rythme cardiaque, tracé électrique anormal du cœur (électrocardiogramme ou ECG), sentiment de battements ou pulsations dans votre poitrine (palpitations).
· Tension artérielle basse en position debout (par conséquent, certaines personnes prenant RISPERIDONE TEVA L.P. peuvent se sentir faibles, mal ou s’évanouir lorsqu’elles se mettent debout ou se redressent soudainement).
· Respiration rapide et superficielle, congestion des voies respiratoires, respiration sifflante, saignement de nez.
· Incontinence fécale, difficultés à avaler, flatulence.
· Démangeaison, perte de cheveux, eczéma, sécheresse cutanée, rougeur cutanée, décoloration de la peau, acné, démangeaison squameuse du cuir chevelu ou de la peau.
· Augmentation des CPK (créatines phosphokinases) dans votre sang, enzyme qui est parfois libérée lors d’une rupture musculaire.
· Raideur articulaire, gonflement des articulations, faiblesse musculaire, douleur au niveau du cou.
· Envies fréquentes d'uriner, incapacité à uriner, douleur en urinant.
· Troubles de l’éjaculation, retard des règles, absence de menstruations ou autres problèmes avec vos règles (chez la femme), développement des seins chez les hommes, dysfonctionnement sexuel, douleur mammaire, gêne mammaire, écoulement vaginal.
· Gonflement du visage, de la bouche, des yeux ou des lèvres.
· Frissons, augmentation de la température corporelle.
· Changement dans votre façon de marcher.
· Sensation de soif, sensation de malaise, gêne thoracique, ne pas se sentir bien.
· Durcissement de la peau.
· Augmentation des enzymes du foie dans votre sang.
· Douleur liée à l’administration.
Effets indésirables rares (pouvant affecter jusqu’à 1 personne sur 1 000) :
· Diminution d’un type de globules blancs qui aident à vous protéger contre les infections.
· Sécrétion inappropriée de l’hormone contrôlant le volume d’urine.
· Hypoglycémie.
· Consommation excessive d’eau.
· Somnambulisme.
· Trouble des conduites alimentaires lié au sommeil.
· Absence de mouvement ou de réponse pendant l’état éveillé (catatonie).
· Manque d’émotion.
· Faible niveau de conscience.
· Secousses de la tête.
· Problèmes dans les mouvements de vos yeux, yeux roulants, hypersensibilité des yeux à la lumière.
· Problèmes oculaires pendant une chirurgie de la cataracte. Pendant une chirurgie de la cataracte, un état appelé syndrome de l’iris hypotonique peropératoire (SIHP) peut survenir si vous utilisez ou avez utilisé RISPERIDONE TEVA L.P.. Si vous avez besoin d’une chirurgie de la cataracte, assurez-vous d’informer votre ophtalmologiste que vous utilisez ou avez utilisé ce médicament.
· Battements cardiaques irréguliers.
· Nombre dangereusement faible d’un certain type de globules blancs nécessaires pour lutter contre les infections dans votre sang, augmentation des éosinophiles (un type de globules blancs) dans votre sang.
· Difficultés à respirer pendant le sommeil (apnée du sommeil).
· Pneumonie causée par l’inhalation d’aliments, congestion pulmonaire, crépitements pulmonaires, affections de la voix, troubles des voies respiratoires.
· Inflammation du pancréas, obstruction intestinale.
· Selles très dures.
· Eruption cutanée liée au médicament.
· Urticaire, épaississement de la peau, pellicules, troubles cutanés, lésions cutanées.
· Cassure des fibres musculaires et douleurs musculaires (rhabdomyolyse).
· Posture anormale.
· Elargissement des seins, écoulements mammaires.
· Température corporelle diminuée, gêne.
· Jaunissement de la peau et des yeux (ictère).
· Prise excessive d'eau pouvant être dangereuse.
· Augmentation de l’insuline (hormone qui contrôle le niveau de sucre sanguin) dans votre sang.
· Problèmes de vaisseaux sanguins dans le cerveau.
· Non réponse aux stimuli.
· Coma dû à un diabète non contrôlé.
· Perte brusque de vision ou cécité.
· Glaucome (augmentation de la pression dans le globe oculaire), formation de croûtes au niveau du bord des paupières.
· Bouffées de chaleur, gonflement de la langue.
· Lèvres gercées.
· Elargissement des glandes mammaires.
· Diminution de la température corporelle, refroidissement des bras et des jambes.
· Symptôme de sevrage médicamenteux.
Effets indésirables très rares (pouvant affecter jusqu’à 1 personne sur 10 000) :
· Complications d’un diabète non contrôlé pouvant engager le pronostic vital.
· Réaction allergique grave avec un gonflement pouvant affecter la gorge et entraîner des difficultés respiratoires.
· Absence de mouvements musculaires intestinaux menant à une occlusion.
Fréquence indéterminée : la fréquence ne peut être estimée sur la base des données disponibles :
· Eruption cutanée sévère ou mettant en jeu le pronostic vital, s’accompagnant de cloques et d’un décollement de la peau pouvant commencer à l’intérieur et autour de la bouche, du nez, des yeux, et/ou des organes génitaux et s’étendre à d’autres parties du corps (syndrome de Stevens-Johnson ou nécrolyse épidermique toxique).
Les effets indésirables suivants ont été observés avec l’utilisation d’un autre médicament appelé palipéridone, très similaire à la rispéridone. Ils peuvent donc être aussi attendus avec RISPERIDONE TEVA L.P. : battements du cœur rapides lors du passage à la position debout.
Déclaration des effets secondaires
Si vous ressentez un quelconque effet indésirable, parlez-en à votre médecin ou à votre pharmacien. Ceci s’applique aussi à tout effet indésirable qui ne serait pas mentionné dans cette notice. Vous pouvez également déclarer les effets indésirables directement via le système national de déclaration : Agence nationale de sécurité du médicament et des produits de santé (ANSM) et réseau des Centres Régionaux de Pharmacovigilance - Site internet : www.signalement-sante.gouv.fr
En signalant les effets indésirables, vous contribuez à fournir davantage d’informations sur la sécurité du médicament.
5. COMMENT CONSERVER RISPERIDONE TEVA L.P. 50 mg/2 mL, poudre et solvant pour suspension injectable à libération prolongée en seringue préremplie ?
Tenir ce médicament hors de la vue et de la portée des enfants.
N’utilisez pas ce médicament après la date de péremption indiquée sur la boîte. La date de péremption fait référence au dernier jour de ce mois.
Conserver la boîte entière au réfrigérateur (entre 2 °C et 8 °C). Si la conservation au réfrigérateur n’est pas possible, la boîte peut être conservée en dessous de 25 °C pendant une durée maximale de 7 jours avant utilisation.
A conserver dans l’emballage d'origine à l’abri de la lumière.
Après reconstitution :
La stabilité physico-chimique a été démontrée pendant 24 heures à 25 °C.
D’un point de vue microbiologique, le produit doit être utilisé immédiatement. S’il n’est pas utilisé immédiatement, les durées et conditions de conservation après reconstitution et avant utilisation relèvent de la responsabilité de l’utilisateur et ne devraient normalement pas dépasser 6 heures à 25 °C, sauf si la reconstitution a été réalisée dans des conditions aseptiques contrôlées et validées.
Ne jetez aucun médicament au tout-à-l’égout ou avec les ordures ménagères. Demandez à votre pharmacien d’éliminer les médicaments que vous n’utilisez plus. Ces mesures contribueront à protéger l’environnement.
6. CONTENU DE L’EMBALLAGE ET AUTRES INFORMATIONS
· La substance active est :
Rispéridone..................................................................................................................... 50 mg
Pour un flacon
· Les autres composants sont :
Poudre :
Poly-(D,L-lactide-co-glycolide).
Solvant (solution) :
Polysorbate 20, carmellose sodique, hydrogénophosphate disodique dihydraté, acide citrique, chlorure de sodium, hydroxyde de sodium, eau pour préparations injectables.
Chaque conditionnement contient les composants suivants, conditionnés dans un plateau en plastique :
· un petit flacon muni d’un bouchon gris, scellé par un capuchon rabattable en aluminium bleu, contenant de la poudre (dans cette poudre se trouve la substance active, la rispéridone) ;
· une seringue remplie de 2 mL de liquide limpide et incolore à ajouter à la poudre pour suspension injectable à libération prolongée ;
· un adaptateur pour flacon pour reconstitution ;
· deux aiguilles Terumo SurGuard®3 pour injection intramusculaire : une aiguille sécurisée 21G UTW de 1 pouce (0,8 mm x 25 mm) avec dispositif de protection de l'aiguille pour administration dans le muscle deltoïde et une aiguille sécurisée 20G TW de 2 pouces (0,9 mm x 51 mm) avec dispositif de protection de l'aiguille pour administration dans le muscle fessier.
RISPERIDONE TEVA L.P. est disponible en boîtes contenant 1, 2 ou 5 conditionnements.
Titulaire de l’autorisation de mise sur le marché
100-110 ESPLANADE DU GENERAL DE GAULLE
92931 PARIS LA DEFENSE CEDEX
Exploitant de l’autorisation de mise sur le marché
100-110 ESPLANADE DU GENERAL DE GAULLE
92931 PARIS LA DEFENSE CEDEX
PLIVA HRVATSKA D.O.O. (PLIVA CROATIA LTD.)
PRILAZ BARUNA FILIPOVICA 25
ZAGREB 10000
CROATIE
ou
Pharmathen International S.A
Industrial Park Sapes
Rodopi Prefecture, Block No 5
Rodopi 69300
Grece
ou
Pharmathen S.A
Dervenakion 6
Pallini Attiki 15351
Grece
Noms du médicament dans les Etats membres de l'Espace Economique Européen
Ce médicament est autorisé dans les Etats membres de l'Espace Economique Européen sous les noms suivants : Conformément à la réglementation en vigueur.
[À compléter ultérieurement par le titulaire]
La dernière date à laquelle cette notice a été révisée est :
{MM/AAAA}.
Des informations détaillées sur ce médicament sont disponibles sur le site Internet de l’ANSM (France).
Les informations suivantes sont destinées exclusivement aux professionnels de santé :
Information importante
RISPERIDONE TEVA L.P. nécessite une attention particulière aux étapes des « Instructions d’utilisation » afin de garantir une administration réussie.
Utiliser les composants fournis
Les composants de ce conditionnement sont spécifiquement conçus pour être utilisés avec RISPERIDONE TEVA L.P.. RISPERIDONE TEVA L.P. doit être reconstitué uniquement dans le solvant fourni dans le conditionnement.
Ne remplacer AUCUN élément du conditionnement.
Ne pas conserver la suspension après reconstitution.
Dosage requis
La totalité du contenu du flacon doit être administrée afin de garantir que la dose prévue de RISPERIDONE TEVA L.P. est délivrée.
![]()
Ne pas réutiliser
Les dispositifs médicaux nécessitent des caractéristiques matérielles spécifiques pour fonctionner comme prévu. Ces caractéristiques ont été vérifiées pour un usage unique seulement. Toute tentative visant à retraiter le dispositif pour une réutilisation ultérieure peut nuire à l'intégrité du dispositif ou entraîner une altération de sa performance.
Contenu du conditionnement
Embout![]()
![]()
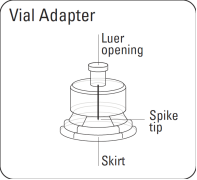
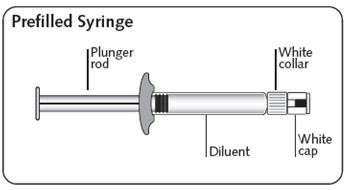
Fessier 2 pouces (51 mm) Deltoïde 1 pouce (25 mm) Dispositif de sécurité de l’aiguille Protecteur d’aiguille transparent Aiguilles Terumo SurGuard®-3 pour injection Microsphères Capsule colorée Flacon


|
Etape 1 |
Assemblage des composants |
||
|
Sortir le conditionnement |
Assembler l’adaptateur pour flacon au flacon |
||
|
|
|
|
|
|
Attendre 30 minutes Sortir 1 conditionnement du réfrigérateur et laisser reposer à température ambiante pendant au moins 30 minutes avant la reconstitution. Ne pas réchauffer par un autre moyen. |
Retirer la capsule du flacon Retirer la capsule colorée du flacon. Nettoyer le dessus du bouchon gris avec un tampon imbibé d’alcool. Laisser sécher à l’air libre. Ne pas retirer le bouchon en caoutchouc gris. |
Préparer l'adaptateur pour flacon Ouvrir l’emballage de l’adaptateur et sortir l’adaptateur pour flacon en le tenant entre l’embout luer blanc et la collerette . Ne toucher la pointe de l’adaptateur ou l’embout de connexion luer à aucun moment. Cela entraînerait une contamination. |
Assembler l’adaptateur au flacon Placer le flacon sur une surface dure et tenir la base du flacon. Centrer l'adaptateur sur le bouchon en caoutchouc gris. Enfoncer l'adaptateur pour flacon au travers du bouchon du flacon d’un mouvement vif vers le bas jusqu’à ce que vous entendiez le déclic indiquant que l’adaptateur est bien en place. Ne pas placer l'adaptateur pour flacon avec un angle, autrement le solvant pourrait fuir au moment du transfert dans le flacon. |
|
Assembler la seringue préremplie à l’adaptateur pour flacon |
|||||||
|
|
|
|
|
||||
|
Retirer l’adaptateur de l’emballage stérile uniquement lorsque vous êtes prêt à retirer le capuchon blanc de la seringue préremplie. Garder le flacon à la verticale afin d'éviter une fuite. Tenir la base du flacon et nettoyer l’embout de connexion à la seringue (rond bleu) de l’adaptateur pour falcon avec un tampon imbibé d’alcool et laisser sécher avant de fixer la seringue sur l’adaptateur pour flacon. Ne pas agiter. Ne pas toucher l'ouverture Luer se trouvant sur l'adaptateur pour flacon. Cela entraînerait une contamination. |
Utiliser la bonne prise Tenir la seringue par l’anneau blanc au niveau de l'embout. Ne pas tenir la seringue par le corps en verre durant l'assemblage.
|
Retirer le capuchon En tenant l’anneau blanc, casser net le capuchon blanc. Ne pas dévisser ou couper le capuchon blanc. Ne pas toucher l'embout de la seringue. Cela entraînerait une contamination. Lorsque le capuchon est retiré, la seringue ressemble à cela Le capuchon cassé peut être jeté. |
Connecter la seringue à l'adaptateur pour flacon Tenir l'adaptateur par la collerette pour le maintenir fixe. Tenir la seringue par l’anneau blanc puis insérer l'embout dans l'ouverture Luer de l'adaptateur pour flacon. Ne pas tenir le corps en verre de la seringue. Cela peut entraîner une désolidarisation ou un détachement de l’anneau blanc. Fixer la seringue à l'adaptateur pour flacon en la vissant fermement dans le sens des aiguilles d'une montre jusqu'à ce qu'elle soit bien ajustée. Ne pas trop serrer. Un serrage excessif peut casser l'embout de la seringue. |
||||
|
Etape 2 |
Reconstituer les microsphères |
||||
|
|
|
|
|
||
|
Injecter le solvant Injecter la totalité du solvant de la seringue dans le flacon Le contenu du flacon est alors sous pression. Maintenir le piston vers le bas avec le pouce.
|
Mettre en suspension les microsphères dans le solvant Tout en maintenant le piston enfoncé, agiter vigoureusement pendant au moins 10 secondes, comme illustré. Vérifier la suspension. Lorsqu'elle a été agitée correctement, la suspension apparaît uniforme, épaisse et de couleur laiteuse. Les microsphères seront visibles dans le liquide. Procéder immédiatement à la prochaine étape afin que la suspension ne sédimente pas. |
Transférer la suspension dans la seringue Retourner complètement le flacon. Tirer lentement le piston vers le bas pour prélever l’intégralité du contenu du flacon dans la seringue. |
Retirer l'adaptateur pour flacon Tenir la seringue par l’anneau blanc et la dévisser de l'adaptateur pour flacon. Jeter le flacon et l'adaptateur de manière appropriée. |
||
|
Etape 3 |
Fixer l’aiguille |
|||||
|
Deltoïde 1 pouce (25 mm) Fessier 2 pouces (51 mm) |
|
|
||||
|
Sélectionner l'aiguille adéquate Choisir l'aiguille selon la localisation de l'injection (fessier ou deltoïde). |
Fixer l'aiguille Ouvrir à moitié le film de la plaquette et utiliser la base de l'aiguille pour la saisir, comme illustré. En tenant l’anneau blanc de la seringue, fixer la seringue à la connexion Luer de l'aiguille en la tournant fermement dans le sens des aiguilles d'une montre jusqu'à ce qu'elle soit bien ajustée. Ne pas toucher l'ouverture Luer de l'aiguille. Cela entraînerait une contamination. |
Remise en suspension des microsphères Retirer entièrement le film de la plaquette. Juste avant l’injection, agiter de nouveau vigoureusement la seringue, car quelques sédiments se seront déposés. |
||||
|
Etape 4 |
Injecter la dose |
|||||
|
|
|
|
Après
|
|
||
|
Retirer le protecteur d’aiguille transparent Repousser le dispositif de sécurité de l’aiguille vers la seringue, comme illustré. Puis tenir la seringue par l’anneau blanc et retirer soigneusement le protecteur d’aiguille transparent en tirant dans l’axe de l’aiguille. Ne pas tourner le protecteur d’aiguille transparent, car cela risque de désolidariser la connexion Luer. |
Retirer les bulles d'air Tenir la seringue vers le haut et tapoter doucement afin de faire remonter les éventuelles bulles d'air. Enfoncer lentement et avec précaution le piston vers le haut pour faire sortir l'air. |
Injecter Injecter immédiatement la totalité du contenu de la seringue en intramusculaire (IM) dans le muscle fessier ou deltoïde du patient. L'injection dans le muscle fessier doit être faite dans le quadrant supéro-externe de la fesse. Ne pas administrer par voie intraveineuse. |
Sécuriser l'aiguille dans le dispositif de sécurité D’une main, placer le dispositif de sécurité de l'aiguille à un angle de 45 degrés sur une surface dure et plane. Appuyer fermement et rapidement vers le bas jusqu'à ce que l'aiguille soit complétement insérée dans le dispositif de sécurité. Eviter toute blessure avec une aiguille : Ne pas utiliser les deux mains. Ne pas enlever intentionnellement ou manipuler brutalement le dispositif de sécurité de l'aiguille. Ne pas essayer de redresser l'aiguille ou de mettre en place le dispositif de sécurité si l'aiguille est courbée ou endommagée. |
Jeter les aiguilles de manière appropriée Vérifier que le dispositif de sécurité de l’aiguille est correctement enclenché. Jeter l’ensemble dans un conteneur approuvé pour l’élimination des objets pointus. Jeter également l’autre aiguille inutilisée fournie dans le conditionnement. |
||